💎 فهرست مطالب
آکنه یک بیماری التهابی از فولیکول مو و غدد سباسه (Sebaceous glands) مرتبط با آن است. آکنه در درجه اول مربوط به تغییرات هورمی (Hormonal changes) است که در حین بلوغ رخ می دهد. آکنه بسیار متداول است و تقریبا بر روی 85% نوجوانان اثر می گذارد. در بیشتر موارد، آکنه در ابتدا در 12 تا 14 سالگی پدیدار می شود. چون تکامل جنسی در دختران زودتر از پسران شروع می شود، آکنه در دختران زودتر نمایان می شود. به هر حال، از نقطه نظر تاثیر تستوسترون بر روی غدد سباسه، پسران در بیشتر موارد، نسبت به دختران شکل شدیدتری از آکنه را تجربه می کنند. آکنه ممکن است پس از چند سال، بین 15 الی 19 سالگی، شدید شود و به دنبال آکنه به تدریج بهبود می یابد و ضایعات آکنه (Acne lesions) معمولا در اواسط 20 سالگی ناپدید می شوند. آکنه در بعضی بیماران تا اواسط 40 سالگی نیز می تواند ادامه یابد. فرد مبتلا به آکنه باید آگاه باشد آکنه ممکن است تا بیش از 10 سال به طول بیانجامد و در طول این دوره ممکن است نیاز به درمان نیز وجود داشته باشد.
عوامل وراثتی در آکنه
ما از والدین خود ژن هایی را به ارث می بریم که تعیین می کنند بدن ما و پوستمان چگونه عمل و رفتار کنند. این ها به عنوان وراثت یا عوامل ژنتیکی شناخته می شوند. اگر هر یک از والدین بچه آکنه یا پوست بسیار چرب داشته باشد، فرزند نیز به احتمال زیاد دچار آکنه خواهد شد. دو عامل در تکامل آکنه ارثی هستند. سلول های پوست همواره بوسیله ی سلول های جوان تر جایگزین می شود. هیپرکراتوز یک بیماری وراثتی است که در آن سلول های مرده حفظ می شوند. سلول های مرده به سطح پوست می چسبند و شروع به ایجاد یک پوشش در دیواره های داخلی فولیکول می کنند. برای ساده سازی بحث، هیپرکراتوز را به عنوان تجمع سلولی در نظر می گیریم. مانند زمانی که موم بر روی سطح مبلمان تجمع می یابد، سلول های داخل فولیکول نیز مجتمع می شوند.
این فرایند تجمع بوسیله ی سلول ها، که دائما به سطح اپیدرم فشار می آورند پیچیده می شود. هایپر به معنی بیش از حد معمول است و هایپر کراتوز به معنی فرایند کراتینه شدن (تکثیر سلولی) است که بیش از نرخ معمول رخ می دهد.
دومین عامل وراثت در تمایل به تکامل آکنه، روغن است. مقدار سبوم تولید شده بوسیله ی پوست به مقدار قابل ملاحظه ای تحت تاثیر وراثت است. افرادی که آکنه یا پوست به شدت چرب دارند این ها را به ارث برده اند. سبوم مازاد حوضچه ای برای تجمع سلولی است. این سبوم چسبناک و جامد می شود مانند چربی مرغ هنگامی که در یخچال قرار می گیرد جامد می شود.
وقتی که سلول ها و سبوم مومی شکل در پایین فولیکول تجمع پیدا می کند، آن ها توده ای کوچک به نام میکرو کومدون را تولید می کنند. میکرو کومدون ها مخلوطی از تجمع سلول های مرده، باکتری ها، اسیدهای چرب از سبوم و دیگر بقایای سلولی هستند. آن ها فاز آغازین هر نوع ضایعه آکنه را تشکیل می دهند.
میکرو کومدون ها نمی توانند بر روی سطح پوست دیده شوند. آن ها عمیق در فولیکول ها هستند و تنها با معاینه میکروسکوپی پوست می توانند دیده شوند.
ضایعات آکنه
آکنه بوسیله ی ظاهر آن شناسایی می شود:
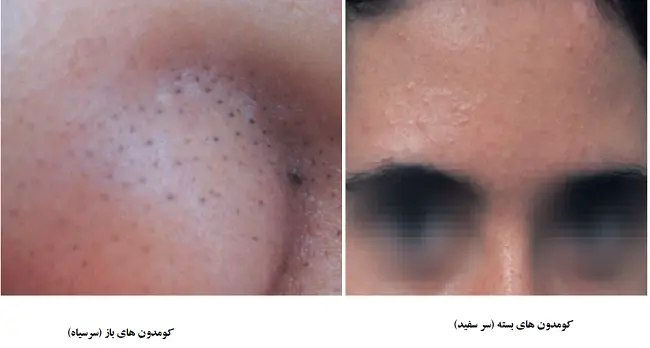
- کومدون های باز (Open comedones) (سرسیاه)
- کومدون های بسته (Closed comedones) (سر سفید)
کومدون ضایعات (Lesion) اولیه و اساسی آکنه است. دیگر ضایعاتی که در آکنه ظاهر می شوند درجات گوناگون التهاب و شامل موارد زیر هستند:
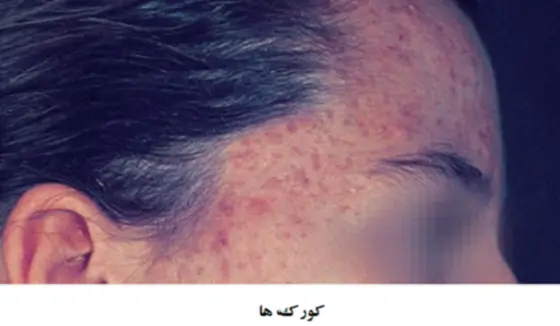
- کورک ها (Papules)، ضایعات برجسته کوچک، تا بالای cm 5/0 قطر هستند که معمولا رنگ صورتی یا قرمز دارند.
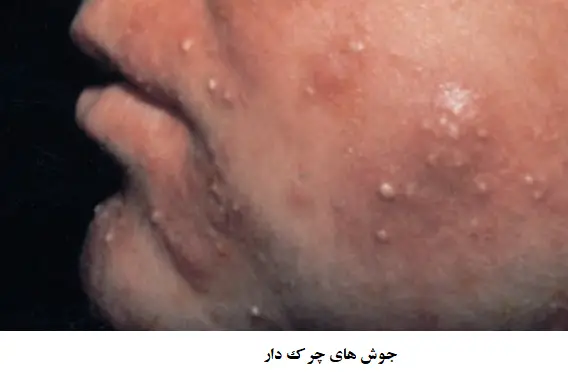
- جوش ها (بثورات) چرک دار (Pustules) که حاوی چرک هستند.
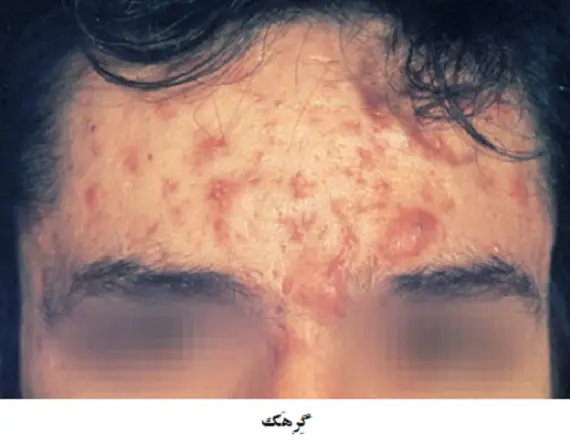
- گِرِهَک ها (Nodules) که تورم های التهابی هستند که در مقایسه با کورک ها در عمق بیشتر پوست جای گرفته اند. وقتی که یک گِرِهَک بزرگ شکل پوست را تغییر دهد بنابر این یک برآمدگی ایجاد می شود.
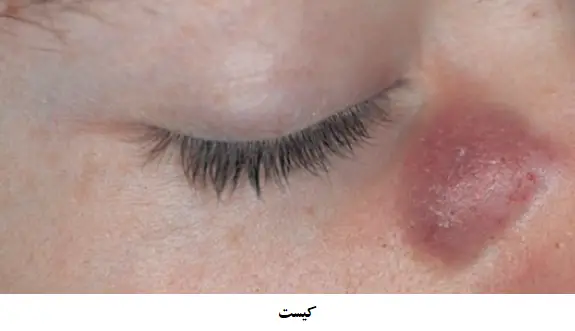
- انواع کیست (Cysts)، که فضاهای بسته زیر سطح پوست هستند که مواد مایع یا نیمه جامد را شامل می شوند.
اساس ظهور ضایعات آکنه
ساختار فولیکول مو و غده سباسه
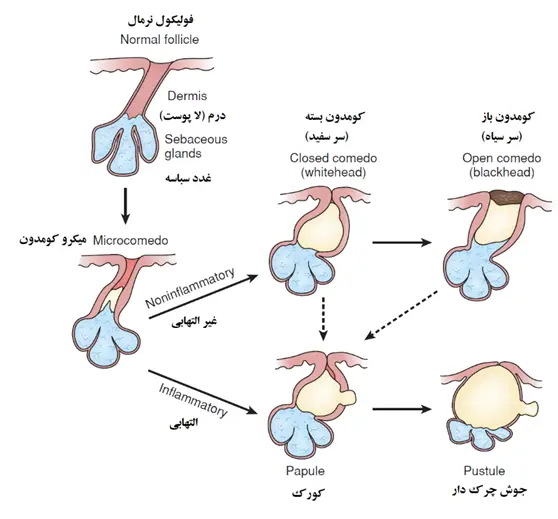
به منظور فهم اینکه چرا ضایعات آکنه پدیدار می شوند و دلیل گسترش آن ها، فرد باید با ساختار میکروسکپوپی پوست، فولیکول مو و غده سباسه آشنا شود.
یک فولیکول مو ساختار لوله مانند بلندی است که خارج از مو رشد می کند و در نمودار زیر نشان داده شده است. هر فولیکول مو حداقل یک غده سباسه متصل به خود دارد. این عدد سباسه سبوم، یک ماده روغنی که پوست و مو را پوشش می دهند، را ترشح می کند سبوم مستقیما بر روی سطح پوست ترشح نمی شوند بلکه به داخل فولیکول مو از جایی که آن به سطح پوست می رسد ترشح می شود. طول و عرض مو لزوما ارتباطی با اندازه غده سباسه مرتبط با خود ندارد. برای مثال، بر روی پوست صورت یک خانم، یا بر روی بینی، غدد سباسه نسبتا بزرگ هستند در حالی که موهای این نواحی به ندرت قابل تشخیص هستند. وقتی که مو کوچک است و دهانه فولیکول مو پهن و دارای فاصله است، به صورت منافذ بسیار کوچک بر روی سطح پوست ظاهر می شود.
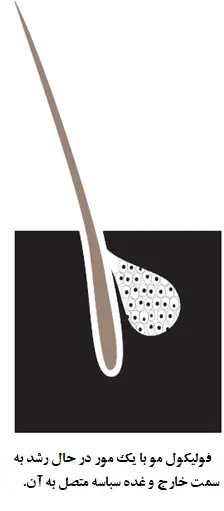
غدد سباسه از طریق پوست کل بدن، بجز برای کف دست و کف پا توزیع شده اند. آن ها بر روی صورت، بالای سینه و قسمت بالایی پشت تعداد بیشتری دارند و عمیق تر هستند. در حقیقت این نواحی بیشتر مستعد آکنه هستند.
ضایعات اولیه در آکنه: کومدون های بسته و کومدون های باز
دو دلیل برای پدیدار شدن ضایعات اولیه آکنه (کومدون بسته و کومدون باز) وجود دارد.
- یک افزایش در تعداد سلول ها در فولیکول مو، که نتیجه ی افزایشی در ماده شاخی(کراتین) یافت شده در فولیکو مو است.
- افزایشی در سبوم تولید شده بوسیله ی غدد سباسه.
به طور معمول، سلول ها در فولیکول مو به طور مداوم و پیوسته جایگزین دیگر سلول های سطح پوست می شوند. به طور مشابه، یک ترشح ثابت و پایدار سبوم بوسیله ی غدد سباسه وجود دارد. تحت شرایط عادی، سلول هایی که در فولیکول ریخته می شوند همراه با ترشح سبوم به سطح خارج پوست جارو می شوند.
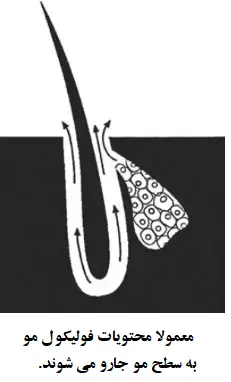
به هر حال، در آکنه، تکثر سلول های فولیکول مو فزاینده است. در فولیکول، مقدار فزاینده ای از ماده روغنی و ماده کراتینی (ناشی از سبوم ترشح شده و انباشت سلول های مرده) وجود داردکه نمی توانند به آسانی از فولیکول مو به سطح پوست تخلیه شوند. با گذشت زمان، این مواد کراتینی و روغنی مجاری های بسیار ریزی که سبوم را به سطح پوست هدایت می کند را مسدود می کنند. در مرحله بعد، این مجاری ها عریض تر می شوند و غده سبوم به سبب انباشت مواد بزرگ تر و پهن تر می شود. این فرایند در چهار تصویر زیر نشان داده شده است.
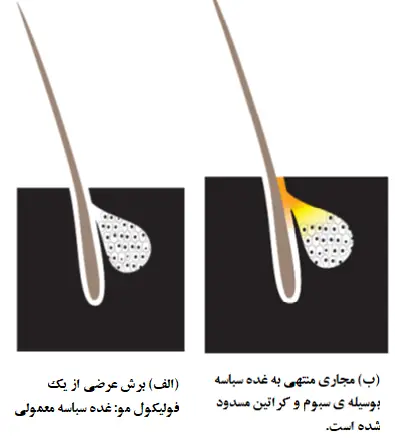
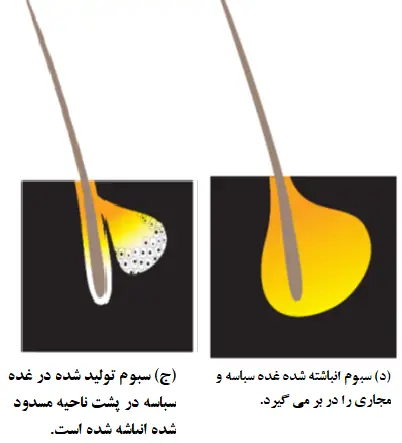
در نتیجه ی این فرایند، دو ضایعه اساسی از آکنه پدیدار می شود. در این نقطه این ضایعات هنوز متورم نشده اند.
کومدون های باز (سر سیاه)
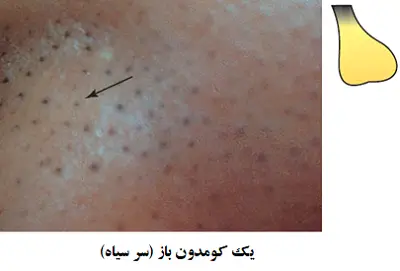
کومدون های باز(سر سیاه) بوسیله ی پهن شدن دهانه فولیکول به سبب انباشت سبوم و ماده کراتینی ایجاد می شوند. رنگ سیاه قابل مشاهده در منفذ از حضور رنگدانه، که در میان موادی که دهانه فولیکول را مسدود کرده اند ناشی می شود.
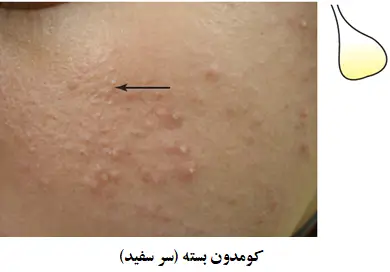
کومدون های بسته (سر سفید)
کومدون های بسته وقتی اتفاق می افتد که دهانه فولیکول بسته باقی بماند. در زیر دهانه فولیکول، سبوم و ماده کراتینی چگال انباشته می شود. یک کومدون بسته، در خودش، یک ضایعه التهابی نیست بلکه ضایعه آغازین که ضایعات التهابی گوناگونی هستند ممکن است در آکنه رشد کنند.
التهاب ضایعات آکنه
همانگونه که قبلا اشاره شد، ضایعات التهابی آکنه از کومدون بسته (سر سفید)، که یک فضای بسته پر شد با سبوم، مواد چربی، مواد کراتینی فشرده شده و بقایای سلول های مرده است، ایجاد می شوند. این شرایط اجازه ازدیاد باکتری هایی که به طور طبیعی در فولیکول مو و سطح پوست یافت می شوند را می دهد. به هر حال، در کومدون بسته، باکتری ها در عمق فولیکول از شرایط ایده آل برای ازدیاد یک محیط تغذیه ای غنی در چربی ها(سبوم) و بدون اکسیژن، در فضایی بسته، لذت می برند. این فعالیت باکتریایی به سرعت رشد می یابد و مواد دفعی که شامل یک واکنش التهابی را ایجاد می کنند. این فعالیت باکتریایی ضایعات التهابی را در آکنه تولید می کنند.
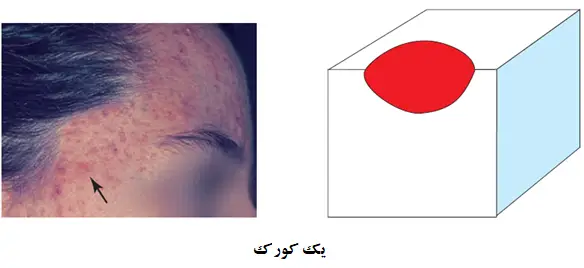
کورک ها
کورک ها نخستین ضایعات التهابی هستند. یک کورک ضایعه ای است که معمولا قطرکوچکتر از cm 5/0 دارد. کورک ها در بالای سطح پوست رشد می کنند. در نتیجه ی فرایند التهابی در آکنه، کورک رنگ صورتی تا قرمز را بدست می آورد.
کورک ها
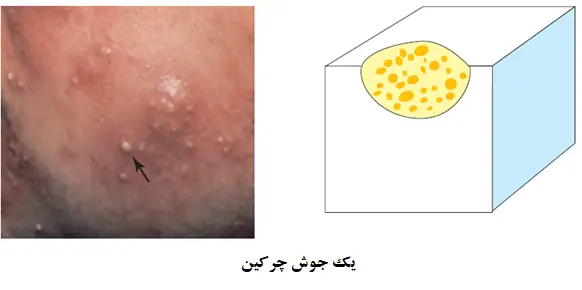
جوش های چرکین

اگر فضای فولیکول با چرک پر شود، نتیجه یک جوش چرکین خواهد شد. جوش های چرکین فضاهای بسیار ریز حاوی چرک هستند. رنگ آن ها از سفید، زرد مایل به نارنجی و سبز مغییر است.
کرهک ها
وقتی که بقایای کراتینی و انباشت سبوم در فولیکول بیشتر و بیشتر شود، نتیجه یک گرهک بزرگ تر و عمیق تر است. یک گرهک یک تورم التهابی است که نسبت به کورک در محل عمیق تر پوست جای می گیرد. تمایز بین یک کورک و یک گرهک بوسیله ی احساس کردن ضایعه با انگشتان است.
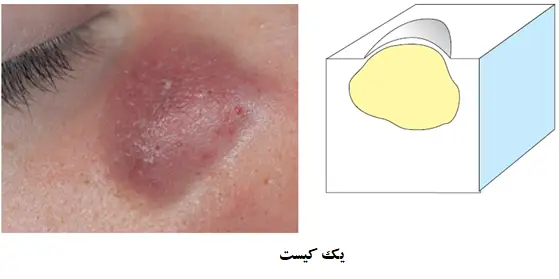
کیست ها
وقتی که فولیکول مو با یک ماده مایع پر شود، نتیجه یک کیست است. یک کیست یک فضای حاوی مایع در پوست است. بوسیله ی لمس دقیق یک کیست، فرد می تواند حضور ماده مایع درون آن را حس کند.
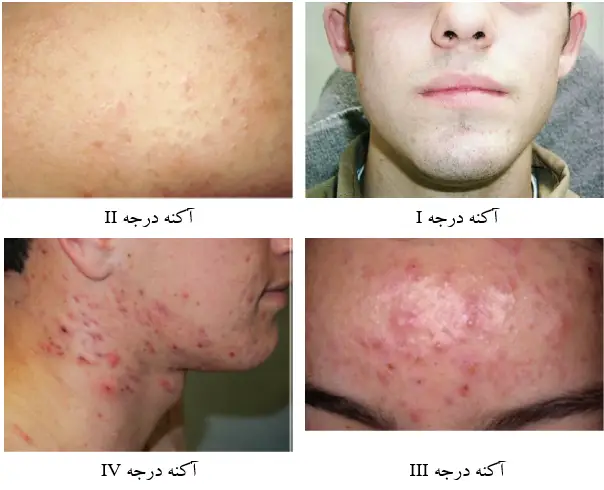
آکنه بوسیله ی متخصصین پوست به چهار گروه دسته بندی می شوند:
آکنه درجه I: عمدتا کومدون های باز و بسته گهگاه همراه با جوش. آکنه درجه I در آغاز دوره بلوغ در نوجوانان مشاهده می شود.
آکنه درجه II: تعداد خیلی زیاد کومدون های بسته گاها همراه با کورک ها یا جوش های چرکین.
بیشتر افراد این نوع آکنه را به عنوان آکنه دوران بلوغ می شناسند. در این درجه از آکنه تعداد فراوان کومدون های باز و بسته همراه با تعداد زیاد کورک ها و جوش های چرکین بر روی پوست مشاهده می شود. آکنه درجه III: خیلی متورم و قرمز است.
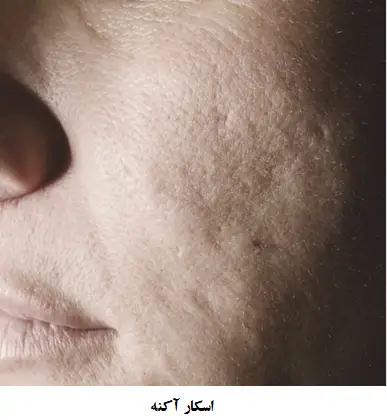
آکنه درجه IV: معمولا به عنوان آکنه کیستی شناخته می شود و در آن تعداد زیادی انواع کیست و اسکار (جای جوش ها) مشاهده می شود.
دلیل تشکیل اسکارها
اسکارها (Scars) زمانی تشکیل می شوند که در پوست تلاشی ناکام به منظور ترمیم خود کلاژن زیادی را تولید می کند تا فقدان عملکرد پوست نرمال را جبران کند و به منظور پر کردن شکاف های ایجاد شده بوسیله ی عفونت در بافت پوست است. این نوع اسکار معمولا بزرگ می شود. گودی آکنه یا اسکار جوش چرک دار از تخریب واقعی بافت پوست در طول فرایند التهابی ایجاد می شود. آکنه کیستی تقریبا همیشه دارای اسکار است.
تغذیه و آکنه
به طور سنتی، غذاهای خاصی نظیر شکلات، بادام زمینی، مواد غذیی چرب و محصولات لبنی می توانند در ایجاد و تشدید آکنه سهم داشته باشند. به هر حال، مطالعات علمی در یافتن ارتباط بین تغذیه و آکنه ناکام مانده است. اکنون این نتیجه گیری در میان متخصصین پوست پذیرفته شده است. به هر حال، چند توصیه تغذیه ای ممکن است به بیماران ارایه شود.
حساسیت به غذاهای خاص
اگر چه، برای بیشتر بیماران، هیچگونه ارتباطی بین عوامل غذایی و آکنه وجود ندارد، با این وجود موارد استثنایی در جایی که یک غذای خاص چند روز پس از رمان مصرف سبب آکنه شده اند نیز مشاهده شده است. اگر رابطه ای واضح بین مصرف غذا و آکنه مشاهده شود بیمار باید از خوردن آن غذا اجتناب کند.
آکنه و محصولات شیر
یک بیمار آکنه که با آنتی بیوتیک های گروه تتراسایکلین درمان می شود باید در هنگام مصرف دارو از شیر اجتناب کند. پس از هضم محصولات شیر، فرد باید قبل از مصرف این آنتی بیوتیک ها حداقل 2 ساعت صبر کند. برای بیماران آکنه که تتراسایکلین مصرف نمی کنند، دلیل خاصی برای اجتناب از محصولات شیر وجود ندارد.
درمان های پزشکی جایگزین مرتبط با تغذیه
در متون پزشکی استاندراد، هیچگونه مدرکی دال بر درمان های جایگزین موثر برای آکنه وجود ندارد. با این اوصاف، این اشکال درمانی معمولا بی ضرر هستند. بنابراین، اگر فردی که از آکنه رنج می برد علاقه مند به درمان¬های جایگزین(چه شامل تغییرات تغذیه ای باشد یا نباشد)، می توانند از این درمان ها استفاده کنند و احتمال این که این روش های درمانی جایگزین به سلامتی آن ها آسیب برساند وجود ندارد. در هر صورت، این درمان ها باید در رابطه با درمان دارویی مرسوم برای آکنه انجام شود. امروزه، بسیار به ندرت اتفاق می افتند با درمان دارویی مرسوم آکنه درمان نشود و تعداد زیادی از روش های درمانی تایید شده برای آکنه در دسترس است.
پاک کنندگی صورت
آکنه فرآیند است که از سطح پوست نشات نمی گیرد بلکه از لایه های عمیق تر داخل فولیکول های مو و غدد سباسه نشات می گیرند. بنابراین، فقط پاک کردن و شستشوی صورت نمی تواند مشکل را حل کند. افراد با پوست تمیز می توانند آکنه را تجربه کنند و از سوی دیگر افرادی که پوست پاکیزه ای ندارند ممکن است از این بیماری بگریزند.
به هر حال، پاک کننده می تواند سبوم، عرق، چرک و سلول های مرده را از سطح پوست حذف کند. زدودن لایه روغن و چرک از سطح پوست ممکن است احتمال مسدود شدن منافذ پوست را کاهش دهد و اجازه تغلیه موثرتر محتوی فولیکول های مو را بدهد. در همین راستا، بکار بردن روغن برای یک پوست چرب که مستعد آکنه است می تواند سبب مسدود شدن منافذ پوستی و تشدید آکنه شود. علاوه بر این، حتی اگر فرایند پاک کنندگی به داخل فولیکول های پوست و غدد سباسه نرسد، احتمالا باکتری های یافت شده بر روی سطح پوست را حذف کند و از نفوذ آن ها به داخل فولیکول ها پیشگیری کند. پاک کنندگی سطح پوست کومدون های از قبل موجود بر روی پوست را درمان نمی کند اما می تواند مانع از انتشار عفونت شود و ممکن است از توسعه ضایعات جدید پیشگیری کند. از این رو، به بیمار آکنه توصیه می شود به منظور زدودن مواد روغنی اضافی، چرک، باکتری ها و سلول های مرده از روی پوست صورت خود را با ملایمت بشوید. مالش شدید و اسکراب صورت هیچگونه فایده ای برای بیمار ندارد و در حقیقت با پخش کردن التهاب به نواحی جدید مشکل را بدتر می کند.
به جای استفاده از صابون های خشک کننده باید از یک صابون نسبتا ملایم استفاده شود زیرا اکثر محصولات استفاده شده برای درمان آکنه حاوی موادی هستند که پیش تر پوست بیمار را خشک کرده اند. اگر پس از استفاده از یک صابون خاص پوست قرمز، تحریک شده یا فلش دار شود باید نوع دیگری از صابون ملایم امتحان شود.
بنزوییل پروکسیدها در صابون های آکنه
بنزوییل پروکسید ترکیب آنتی باکتریال معمول استفاده شده در انواع صابون های آکنه است. این پروکسید یک اکسیدان است که در مقابل باکتری هایی که باعث آکنه می شوند عمل می کند. بنزوییل پروکسید در بسیاری از محصولات آکنه برای استفاده روی پوست یافت می شود و تاثیر آن در درمان آکنه اثبات شده است. به هر حال، بنزوییل پروکسید وقتی که در صابون یا دیگر محصولات پاک کننده که به سرعت از روی پوست شسته می شود نسبت به محصولاتی که مدت چند ساعت بر روی پوست باقی می مانند کمتر موثر است.
آکنه و آفتاب
هنگام قرار گرفتن در معرض آفتاب، اکثر بیماران آکنه قدری بهبود خواهند یافت. حدود یک پنجم از بیماران پاسخی دریافت نخواهند کرد و در معدود بیماران تشدید ضایعات پوستی رخ خواهد داد. بهبود در رابطه با اثر ضد التهابی خاص پرتوهای ماورای بنفش است. علاوه بر این، برنزه شدن پوست ضایعات آکنه را تا حدی پنهان می کند. به هر حال، قرارگیری در معرض نور خورشید ممکن است باعث تولید اضافی کراتین و سبوم، بر روی سطح پوست و در منافذ پوستی هر دو، شود که به نوبه خود باعث بدتر شدن آکنه می شود. بعضی متخصصین پوست پیشنهاد می کنند که پس از آنکه صورت در حد متوسط(و نه خیلی زیاد) در معرض آفتاب قرار گرفت به صورت به طور ملایم پاک سازی شود. به طور خلاصه:
- در معرض آفتاب بودن باید تدریجی و به طور متوسط باشد.
- اگر بیماران پس از آنکه در معرض آفتاب قرار گرفتند متوجه تشدید آکنه شدند باید از آفتاب دوری کنند.
- پاک کنندگی ملایم پوست بعد از در معرض قرار گرفتن آفتاب ممکن است پیشنهاد شود.
- یک ضد آفتاب غیر روغنی که مناسب پوست بیماران است باید استفاده شود. باید به یاد داشته باشید که استفاده از بعضی مرطوب کننده های روغنی ممکن است آکنه را تشدید کند.
نکته: بحث بالا مرتبط با ضایعات غیر التهابی آکنه است. اگر ضایعات التهابی فعال آکنه حضور دارند، بهترین کار اجتناب از آفتاب است زیرا این ضایعات بعضی اوقات بوسیله ی تشکیل اسکارها التیام می یابند. به طور کلی، در معرف آفتاب بودن ممکن است به طور دایمی رنگ نهایی اسکارها، از جمله اسکارهای آکنه، را تیره تر کند و بنابراین آن ها را آشکارتر کند.
انواع داروها، مواد شیمیایی و آکنه
داروهای خاصی ممکن است سبب پیشرفت آکنه شوند. در مواردی که داروهای ویژه در تداخل با آکنه شناخته شده اند، منطقی ترین گام باید قطع کردن استفاده از این داروها باشد و در صورت لزوم باید با دیگر داروها جایگزین شوند. داروهای متعددی گزارش شده اند که باعث آکنه می شوند. معمولی ترین این داروها عبارتند از انواع استروئیدها (Steroids)، هورمون های آندروژنیک (Androgenic hormones)، داروهای ضد تشنج خاص (Certain anti-convulsives)، داروهای ضد سل (Anti-tuberculosis drugs)، لیتیوم (Lithium) و غیره. علاوه بر این، در معرض بعضی روغن های خاص (بویژه در محیط کار) ممکن است ایجاد آکنه کند. گزارش شده در معرض یدیدها (Iodides)، برومیدها (Bromides) و کلرها (Chlorines) بودن نیز باعث آکنه می شود.
میکاپ و انواع محصولات آرایشی بهداشتی
دو نوع محصولات آرایشی بهداشتی ممکن است باعث آکنه شوند:
- محصولات آرایشی بهداشتی خاص ممکن است یک اثر کومدوژنیک را القا کند. این مواد باعث ظهور کومدون ها می شوند. در چنین مواردی، پس از استفاده از محصول آرایشی بهداشتی برای چند ماه معمولا آکنه ظاهر می شود. کومدون ها به صورت سرسیاه یا سر سفید ظاهر می شوند.
- محصولات آرایشی بهداشتی خاصی ممکن است اثر آکنه زایی دارند. در این موارد، آکنه به شکل جوش چرکین در یک یا دو هفته پس از استفاده ظاهر می شود.
معمولا، محصولات آرایشی بهداشتی که خیلی روغنی باشند ممکن است باعث انسداد منافذ پوستی شوند، در کار تخلیه عادی ترشحات سبوم اختلال ایجاد کنند و بنابراین بالقوه آکنه زا یا کومدوژنیک باشند. در صنعت آرایشی بهداشتی، تاکید بر شناسایی اجزای سازنده ای است که ممکن است آکنه را کاهش دهند. بسیاری از محصولات آرایی بهداشتی برچسب غیر جوش زا یا غیر آکنه زا دارند. به طور کلی، محصولات آرایشی بهداشتی برای بانوانی که از آکنه رنج می برند برای استفاده بر روی پوست چرب طراحی شده اند. به عنوان یک قاعده، این محصولات محتوی آب بیشتر و محتوی روغن کمتری دارند و ممکن است حتی حاوی مواد جاذب روغن باشند.
به طور مشابه، کرم هایی که به قصد درمان آکنه در محصولات آرایشی بهداشتی طراحی می شوند با اجزای سازنده رنگی ترکیب می شوند. این کار باعث می شود به طور همزمان به عنوان میکاپ استفاده شوند. کاربر می تواند رنگ کرم را بوسیله ی مقدار مناسب جزء سازنده رنگی استفاده کند.
درمان بوسیله ی یک محصول آرایشی بهداشتی
کاربردهای اصلی یک متخصص آرایش و زیبایی در درمان آکنه عبارتند از:
- پاک کنندگی صورت،
- نمایان کردن محتویات کومدون ها، و
- آموزش بیماران درباره چگونکی تمیز کردن و درمان پوست.
نکته: بخشی از درمان تشریح شده در زیر شامل بازکردن و تخلیه کومدون ها هیچگونه تاثیری بر روی دوام و دوره عمومی آکنه ندارد. درمان با هدف پیشگیری از التهاب و عفونت کومدون ها انجام می گیرد اما کومدون های جدید همنان ظاهر خواهند شد. به هر حال، درمان مناسب بوسیله ی متخصص آرایش و زیبایی با وجود تمامی فواید فیزیولوژکی اش بهبود فوری را به دنبال نخواهد شد.
مراحل درمان کومدون ها:
- نرم کردن کومدون ها،
- پاک کنندگی و استرلیزه کردن پوست،
- نمایان کردن محتویات کومدون ها، و
- پاک کنندگی بیشتر ناحیه تحت تاثیر.
نرم کردن کومدون ها
قبل از تخلیه کومدون ها بهتر است آن ها نرم شوند. به طور ایده آل، این امر بوسیله ی استفاده از کرم های شامل رتینوئیک اسید حاصل می شود. این کرم باید در ناحیه مورد نظر به مدت یک ماه قبل از آنکه متخصص آرایش و زیبایی درمان را انجام می دهد استفاده شود. این درمان اولیه می تواند تنها بوسیله ی یک پزشک تجویز شود. روش های جایگزین و شل کردن کومدون ها عبارتند از:
- استفاده از بخار آب،
- استفاده از محصولات حاوی سالیسیلیک اسید یا سولفور سالیسیلیک اسید قبل از درمان، و
- استفاده از محصولات حاوی آلفا هیدروکسی اسیدها.
پاک کردن و استریل کردن پوست
پاک کردن و استریل کردن پوست می تواند بوسیله ی استفاده از الکل(محلول 70%) یا هر نوع محلول ضد عفونی دیگری صورت پذیرد.
رها شدن محتویات کومدون ها
دو راه برای رهاسازی محتویات کومدون ها وجود دارد:
- فشار دادن با سر انگشتان
- استفاده از یک استخراج کننده کومدون
هر دو روش قابل پذیرش است و هر یک طرفداران خود را دارد. فشار دادن کومدون ها با سر انگشتان، در صورتی که به درستی انجام نشود، ممکن است باعث شود محتویات کومدون ها را به بافت اطراف پخش کند. این امر ممکن است در این نواحی باعث التهاب شود و منجر به جای زخم شود.
امروزه، با ظهور HIV و یک افزایش در شیوع انواع عفونت هپاتیت B هر گونه تماس با خون یا ترشحات یک بیمار باید با استفاده از دستکش باشد. یک متخصص آرایشی که کومدون ها را با سر انگشتان فشار می دهد باید دستکش پوشیده باشد زیرا درمان ممکن است همراه با خونریزی خفیف باشد. به هر حال، بوسیله ی پوشیدن دستکش ها، متخصص آرایشی احساس ظریف مورد نیاز سر انگشتان برای درمان را از دست بدهد و تمامی فرایند به شکلی نامناسب و غیر موثر تر پیش رود.
از سوی دیگر، بسیاری از متخصصین آرایشی روش قدیمی فشار دادن کومدون ها با سر انگشتان را ترجیح می دهند.آن ها معتقدند در واقع فشار عمودی محکمی که استخراج کننده کومدون بر روی فولیکول (به سمت پایین بر روی لایه های عمیق تر پوست) اعمال می کند ممکن است در واقع باعث ترکیدن فولیکول شود که آن ها معتقد هستند هنگامی که متخصص آرایشی از نوک انگشتان استفاده می کند رخ نمی کند.

بعضی طرفداران این روش پیشنهاد پوشاند سر انگشتان با یک لایه نازک پنبه یا پشم خیس شده با محلول الکلی ضعیف را می دهند.
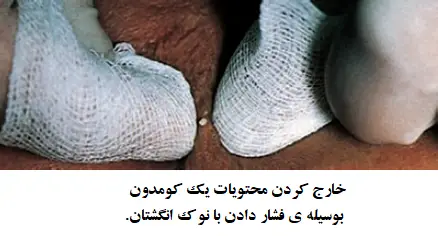
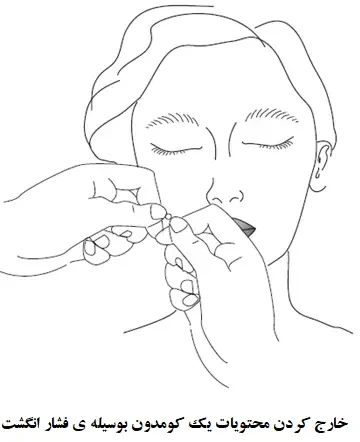
نکته: تمامی این درمان های شرح داده شده در اینجا باید تحت شرایط بهینه با نور مناسب و یک ذره بین انجام شود.
چگونه باید محتویات کومدون رها شود؟
کومدون باز(سر سیاه): این کومدون ها بوسیله ی اعتمال فشار عمودی به صورت ملایم و پایدار و فشار داده به سمت پایین در اطراف نواحی یک ضایعه تخلیه می شود. فشار اعمال شده به کومدون باید به منظور فشار دادن محتویات به سمت بالا و برون بر روی سطح پوست اعمال شود. اگر هیچ چیزی بیرون نیامد، انگشتان باید در ناحیه ای دیگر در اطراف ضایعه جابجا شود. اگر ماده چربی به بیرون ریخته شد، فرد باید به آرامی در چند ناحیه (با استفاده از انگشتان مقابل هم) فشار دهد تا تمامی محتویات بیرون بیاید یا مقدار بسیار اندکی خونریزی رخ دهد. مواد خارج شده باید با پنبه پاک شود و این ناحیه دوباره ضدعفونی شود.
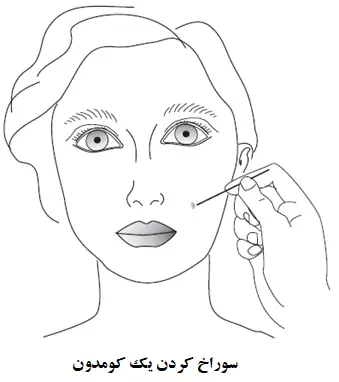
کومدون بسته (سر سفید): اگر یک کومدون به آسانی باز نیست، باید با ملایمت در مرکز آن با یک سوزن استریل سوراخ شود. به دنبال آن، محتویات کومدون باید بوسیله ی فشار به صورت بالا خارج شود:
درمان دیگر ضایعات آکنه
محتویات کورک های کوچک (با قطر در حدود mm3) ممکن است با سوراخ شدن مرکز کورک تخلیه شود. به دنبال سوراخ کردن، محتویات باید مانند روش بالا تخلیه شود. برای درمان کورک های بزرگ تر، بیمار باید به پزشک مراجعه کند. اگر بیش از 4 یا 5 کورک وجود دارد، بیمار باید به پزشک مراجعه کند.
از سوی دیگر، کرهک ها یا کیست ها نباید سوراخ شوند یا فشار داده شوند. این موارد باید توسط یک متخصص پوست بررسی شود.
کورک های قرمز ملتهب: فرد باید از هر گونه دستکاری این ضایعات اجتناب کند. این نوع کورک ها نباید لمس شوند، فشار داده شوند یا سوراخ شوند. کورک های قرمز ملتهب در صورتی که سوراخ شوند بدون هیچ گونه تخلیه ی محتوی فولیکول تنها خونریزی خواهند داشت. ور رفتن با کورک های ملتهب تنها منجر به تخریب غیر ضروری بافت می شود که می تواند بعدا تبدیل به اسکار(جای جوش) شود. از چنین ضایعه ای هیچگونه ماده چربی یا چرکی بدست نمی آید.
پاک کنندگی بیشتر
بعد از درمان، ناحیه باید دوباره با الکل یا محلول ضد عفونی دیگری تمیز شود.
درمان بوسیله ی یک متخصص پوست
این بخش درمان آکنه بوسیله ی یک متخصص پوست را نمایش می دهد. دو نوع درمان بوسیله ی یک متخصص پوست ارایه می شود:
- بوسیله ی استفاده از محصولات برای استفاده خارجی که آن ها را برای پوست بکار می برند.
- بوسیله ی داروهای خوراکی(درمان سیستماتیک)
نکته: این بخش بدین معنی نیست که متخصصین آرایشی بهداشتی تشویق به درمان بیماران با این داروها شوند. هدف از ارایه این بخش افزایش دانش افراد متخصص در زمینه محصولات آرایشی بهداشتی است و چنین افرادی باید با داروهایی که متخصصین پوست برای درمان آکنه استفاده می کنند آشنا شوند. واضح است که درمان دارویی تنها باید بوسیله ی یک پزشک متخصص تجویز شود.
محصولات برای استفاده خارجی(کاربرد برای پوست)
محصولات برای استفاده خارجی به منظور استفاده برای پوست در نواحی تحت تاثیر بوسیله¬ی آکنه طراحی می شوند. آن ها معمولا به شکل کرم یا مایعات (به صورت امولسیون ها، سوسپانسیون ها، محلول های آبی یا محلول های الکلی) هستند. این محصولات عموما باعث خشک شدن و پوسته پوسته شدن پوست با درجات متغییر می شوند. این به ویژه برای محصولاتی که باعث کاهش سبوم ترشح شده در پوست می شوند صادق است. به هنگام شروع استفاده از یک محصول برای اولین بار، فرد باید هشیار باشد: اولین ماده ای که باید بر روی ناحیه کوچکی از پوست که خارج از دید است استفاده کند و تنها در صورتی که هیچ تحریک پوستی رخ نداد باید بر روی نواحی بیشتر تحت تاثیر و بر روی صورت استفاده شود.
یکی از کارهای پذیرفته شده استفاده از ترکیبی از محصولات مختلف است، برای مثال، فرد نوعی از محصول را در صبح و نوعی دیگر را در شب استفاده می کند.
اگر محصولی خاص سبب تحریک پوست یا تشدید آکنه می شود، حتی اگر برای دوره ای خاص از زمان بدون هیچگونه عوارض جانبی استفاده شده است، استفاده از آن باید قطع شود و از یک پزشک مشاوره گرفته شود.
محصولات شامل سالیسیلیک اسید، گوگرد یا رزورسینول
محصولات شامل سالیسیلیک اسید، گوگرد یا رزورسینول محصولات سنتی هستند که امروزه کمتر استفاده می شوند زیرا محصولات جدید تر و موثر تری به بازار عرضه شده است. این محصولات مواد کراتولیتیک هستند که ماده کراتین در پوست را حل می کنند. حل شدن لایه کراتینی به حذف شدن موادی که فولیکول مو را مسدود کرده اند کمک می کند. به هر حال، عمل کراتولیتیک سالیسیلیک اسید، گوگرد، و رزورسینول ضعیف در نظر گرفته می شوند. این محصولات یک اثر خشک کننده دارند و ممکن است سبب تحریک و سوزش پوست شوند. آن ها خواهی آنتی باکتریال ملایمی دارند.
آلفا هیدروکسی اسیدها
منطق اصلی برای استفاده از آلفا هیدروکسی اسیدها در آکنه این است که این محصولات، به عنوان لایه بردار شیمیایی، چسبندگی بین سلول های مرده و زوال یافته ی لایه های بیرونی پوست را تضعیف می کنند و بنابراین مانع از مسدودسازی فولیکول های مو می شوند. تحقیقات اثر مفید آلفا هیدروکسی اسیدها در غلظت پایین در اکنه ملایم و متوسط را با کاهش متوالی در تعداد ضایعات آکنه نشان داده اند. در غلظت های پایین، آن ها برای یک یا دوبار در روز باید استفاده شوند.
بنزوییل پروکسید برای درمان آکنه
بنزوییل پروکسید ماده ای است که بوسیله ی اکسندگی پروتیین های باکتریایی عمل می کند. وقتی که این ماده بر روی پوست استفاده شود در فولیکول های مو نفوذ می کند و جمعیت باکتریایی فولیکول، که مسئول پدیده های مختلف آکنه هستند را کاهش می دهد. علاوه بر این، بنزوییل پروکسید یک اثر کراتولیتیک خاصی دارد. این ماده در انواع گوناگون محصولات در در دسترس است از جمله:
- کرم
- ژل
- لوسیون
- ماسک صورت
- در بعضی از صابون های استفاده شده برای آکنه.
بنزوییل پروکسید معمولا در غلظت های 2.5%، 5% یا 10% استفاده می شود:
- 2.5 درصد برای آکنه ملایم و پوست نازک و حساس
- 5 درصد برای آکنه متوسط
- 10 درصد برای آکنه شدیدتر
محصولات شامل بنزوییل پروکسید ممکن است باعث خشکی یا تحریک پوست شوند. از این رو، توصیه می شود با غلظت های پایین شروع کنید و در صورتی که هیچ تحریک یا سوزش پوستی را تجربه نکردید غلظت مورد استفاده را بالاتر ببرید. بنزوییل پروکسید همچنین سفید کننده و رنگ بر هستند و درصورت تماس با مو یا پارچه رنگ آن را سفید می کنند.
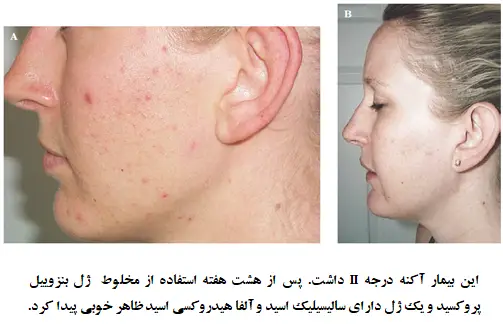
طریقه استفاده از بنزوییل پروکسید
- اولین مهمترین مورد، بررسی کنید آیا بیمار تجربه حساسیت به بنزوییل پروکسید را داشته است یا خیر. بسیاری از بیماران محصول حاوی بنزوییل پروکسید را بیش از اندازه استفاده می کنند که منجر به لایه برداری و تحریک و سوزش پوست آن ها می شود. هرگاه احتمال حساسیت به بنزوییل پروکسید را دادید از آن استفاده نکنید.
- بنزوییل پروکسید ممکن است به عنوان کراتولیتیک به منظور سست کردن ضایعات کومدون های باز و بسته یا به عنوان درمانی برای کوک ها یا جوش های چرک دار استفاده شود. بنابراین بنزوییل پروکسید می تواند برای درمان کورک های فعلی یا حتی پیش گیری از توسعه ضایعات احتمالی در آینده استفاده شود. استفاده از بنزوییل پروکسید تنها بر روی کورک ها مانع تشکیل میکرو کومدون ها نمی شود. این محصول باید (به جز چشم ها) بر روی تمام صورت استفاده شود تا از گسترش ضایعات آکنه پیشگیر کند.
- بنزوییل پروکسید باید در زمان خواب و پس از تمیز کردن پوست با یک پاک کننده و تونر مناسب استفاده شود. چند نقطه خیلی کوچک از محصول را بر روی صورت خود بمالید و به آرامی ماساژ دهید تا زمانی که محصول جذب پوست شود. مواظب باشید محصول در ناحیه نزدیک چشم مالیده نشود. پس از آنکه تمامی سطح پوست با مقادیر اندک محصول ماساژ داده شد مقدار بسیار اندکی از محصول را بر روی ضایعات آکنه ها قرار دهید. مطمئن شوید محصول جذب پوست شود و قبل از خواب آن را از روی صورت پاک کندی. در صورتی که مقدار زیاد استفاده شود پارچه و حتی موی شما را سفید خواهد کرد.
- بنزوییل پروکسید یک عامل خشک کننده است. در صورتی که محصول را به مقدار زیاد یا محصول با غلظت زیاد استفاده کنید پوسته پوسته شدن پوست را مشاهده خواهید کرد. بعضی بیماران، به ویژه زنان مسن، این پوسته پوسته شدن را با پیری اشتباه می گیرند. سفت شدن پوست لایه برداری شده ممکن است برای مدت زمان کوتاهی خطوط ریز و چین و چروک ها را نمایان کند.
هنگامی تجمع سلول های مرده پوست حذف شود، با تداوم استفاده از بنزوییل پروکسید لایه برداری قابل مشاهده پوست فروکش خواهد کرد. متاسفانه، این بیماران در همان ابتدای کار استفاده از بنزوییل پروکسید را متوقف می کنند. بهتر است خطر خشکی موقتی پوست و پوسته پوسته شدن را برای بیمار توضیح دهید. توضیح دهید این لایه برداری پوست موقتی است و با خشکی پوست که ناشی از پیری است متفاوت است. بسیاری از بمیاران مسن تر در یافته اند با تداوم استفاده از عامل کراتولیتیک، ظاهر پوست پیر آن ها بهتر و آکنه کنترل می شود. در مورد بیماران، به ویژه افراد مسن تر، یک مرطوب کننده سبک غیر کومدوژنیک را توصیه کنید که از پوسته پوسته شدن و لایه برداری ناشی از عوام خشک کننده پیشگیری کند. در ابتدای کار محصولی با غلظت 2.5% بنزوییل پروکسید را پیشنهاد دهید. ژل 2.5% بدون لایه برداری و خشکی پوست به خوبی برای بسیاری از بیماران کار می کند. اگر پوست بیمار خیلی حساس یا مستعد خشکی است، باید محصول حای بنزوییل پروکسید را یک شب در میان استفاده کند و شب هایی که این محصول را استفاده نمی کند باید یک مایع آبرسان غیر کومدوژنیک استفاده کنید. هنگامی که پوست بیمار به بنزوییل پروکسید عادت کرد، می تواند آن را هر شب استفاده کند.
- گهگاه، بیمار از خارش شدید، سوختگی و بثورات گلایه می کنند. این به احتمال زیاد یک واکنش آلرژیک استو به بیمار بگویید مصرف محصول حاوی بنزوییل پروکسید را فروا متوقف کند. واکنش های آلرژیک شدید باید بوسیله ی متخصص پوست بررسی شود. استفاده بیش از اندازه محصولات بنزوییل پروکسید، همانگونه که پیشتر نیز بحث شد، می تواند باعث تحریک و سوزش پوست شود. بیمار در این موارد قبل از مصرف مجدد باید مصرف بنزوییل پروکسید را برای مدتی متوقف کند تا عوارض استفاده بنزوییل پروکسید برطرف شود. در صورتی که هنگام استفاده مجدد در ناحیه کوچک تستی پوست سوزش و تحریک پوست برگشت این بیمار باید کلا مصرف بنزوییل پروکسید را کنار بگذارد.
- بنزوییل پروکسید باید با نهایت احتیاط بر روی بیماران با پوست سیاه یا تیره استفاده شود. توصیه می شود در این بیماران هیچگاه غلظت بنزوییل پروکسید از 5 درصد بیشتر نشود. ناحیه اطراف دهان باید خیلی خیلی کم در معرض بنزوییل پروکسید قرار گیرد زیرا گاها بیماران آفریقایی امریکایی تجربه تیره شدن (هایپرپیگمنتاسیون (Hyperpigmentation)) پوست در این ناحیه را تجربه کرده اند.
محصولات آنتی بیوتیک برای کاربردهای خارجی
محصولات آنتی بیوتیک برای کاربرد خارجی شامل یکی از آنتی بیوتیک های زیر هستند:
- اریترومایسین (Erythromycin)
- کلیندامایسین (lindamycin)
- تتراسایکلین (Tetracycline)
این محصولات می توانند مستقیما بر روی باکتری ها در فولیکول مو عمل کنند. استفاده از آن ها، هر چند در درصد اندکی از بیماران می تواند به طور بالقوه منجر به واکنش های آلرژیک شود.
رتینوئیک اسید
رتینوئیک اسید (Retinoic Acid) از لحاظ شیمیایی با ویتامین A مرتبط است. اثر اصلی رتینوئیک اسید تنظیم سرعت بازتولید سلول ها در فولیکول است. از این طریق، این ماده یک ترن اوور (Turnover) موثر سلولی در فولیکول همراه با دفع موثر تر سلول های مرده را تضمین می کند. رتینوئیک اسید از تشکیل شاخه هایی که دهانه فولیکول را مسدود می کنند پیشگیری و بنابراین از تشکیل کومدون ها پیشگیری می کند. از این رو، رتینوئیک اسید به ویژه در آکنه غیرالتهابی که عمدتا کومدون های باز و بسته را تشکیل می دهند مفید است. رتینوئیک اسید در محصولات گوناگونی به صورت محلول، کرم یا ژل حضور دارد.
غلظت های معمول رتینوئیک اسید 0.25% و 0.05% هستند. وقتی که رتینوئیک اسید اولین بار استفاده شود، ممکن است پوست قرمز و پوسته پوسته شود اما پس از چند هفته تحریک و سوزش فروکش می کند. بعضی اوقات، در آغاز درمان، به طور گذرا ممکن است آکنه بدتر شود اما این مورد با گذشت زمان برطرف می شود. رتینوئیک اسید حساسیت پوست به آفتاب را افزایش می دهد، بنابراین، تنها باید در شب استفاده شود. در طول روز، افرادی که رتینوئیک اسید استفاده می کنند باید تا حد ممکن از آفتاب اجتناب کنند و از یک محصول ضد آفتاب استفاده کنند. رتینوئیک اسید به منظور پیشگیری از پیری پوست و برای روشن کردن لکه های تیره نیز استفاده می شود. رتینوئیک اسید نباید در مادران باردار و شیرده استفاده شود.
آداپالن (Adapalene)
ساز و کار عمل آداپالن، یک داروی استفاده شده برای درمان موضعی در آکنه شبیه به رتینوئیک اسید است. آداپالن در محصولات ژل، در غلظت 0.1 % استفاده می شود. تحقیقات نشان داده اند که آداپالن در آکنه ملایم به متوسط تاثیر مفید دارد. این ماده فعالیت ضد التهابی دارد.
عوارض جانبی آداپالن اساسا شبیه به رتینوئیک اسید است. تحریک پوست ممکن است بوسیله ی پوست خشک قرمز و احساس گزش، خارش یا سوختگی تجلی یابد. محصولات آداپالن به صورت فیلم نازک بر روی ناحیه تحت تاثیر پوست قبل از خواب و پس از شستشوی صورت استفاده می شود.
دیگر رتینوییدهای موضعی
در سال های اخیر، دیگر اشکال ترکیبات رتینویید که به منظور استفاده بر روی پوست طراحی شده اند توسعه پیدا کرده اند. تازاروتین و ایزو ترتینویین مثال های معمول از این محصولات هستند. این محصولات در تمامی کشورها تایید نشده اند. در بهضی کشورها، آن ها برای اهداف دیگری به جز آکنه استفاده می شوند. در تمامی این ترکیبات، ساز و کار عمل در درمان آکنه اساسا مشابه با رتینویید اسید است.
رتینوییدها نباید در بارداری استفاده شوند. در زنان با پتانسیل بچه زایی، در صورت اقدامات پیشگیرانه تنها بر طبق دستورالعمل های متخصص زنان باید از آن استفاده کنند.
اسید آزلائیک (Azelaic Acid)
اسید آزلائیک ماده ای که به طور طبیعی در بدن ساخته می شود. اسید آزلائیک در چندین محصول نسبتا جدید استفاده شده است که در مقابل آکنه موثر بوده اند. اسید آزلائیک فعالیت درمانی ترکیبی دارد. این ماده هم آنتی باکتریال است و هم ضد التهاب. علاوه بر این، اسید آزلائیک تکثیر سلولی در فولیکول را تنظیم می کند و از مسدود شدن فولیکول بوسیله ی ماده کراتینی و از این رو از تشکیل کومدون ها پیشگیری می کند. محصولات شامل اسید آزلائیک برای ضایعات التهابی و غیر التهابی مفید هستند. اسید آزلائیک برای سفید کنندگی یک نواحی رنگی و تیره پوست نیز استفاده می شود.
داروهای تجویز شده خوراکی(درمان سیستماتیک)
انواع آنتی بیوتیک ها
آنتی بیوتیک ها در آکنه برای ضایعات متورم و عفونی استفاده می شوند. آن ها در مقابل باکتری ها در فولیکول مو که منجر به التهاب ضایعات آکنه می شوند مستقیما عمل می کنند. انواع آنتی بیوتیک ها عموما در آکنه عبارتند از:
- تتراسایکلین ها (Tetracyclines)
- اریترومایسین (Erythromycin)
از آنتی بیوتیک هایی که مصرف خوراکی دارند، تتراسایکلین ها ارجحیت دارند. محبوب ترین داروی این گروه مینوسایکلین است. این دارو با دوز 50 میلی گرم دو بار روز و به مدت چن هفته تجویز می شود. در ادامه، بیمار یک دوز قرص 50 میلی گرم را در روز برای یک دوره متغییر ادامه می دهد. مینوسایکلین بر روی باکتری هایی تمرکز می کند که در پیشرفت آکنه موثر هستند. به هر حال، یک اثر عمومی در مقابل فرایند های التهابی دارد. یکی دیگر از داروهای گروه تتراسایکلین که معمولا در درمان آکنه استفاده می شود، داکسی سایکلین (Doxycycline) است.
محصولات هورمونی
محصولات هورمونی پذیرفته شده در درمان آکنه (تنها برای زنان) شامل یک استروژن (اتینیل استرادیول (Ethinyloestradiol)) و یا یک ماده ضد آندروژنیک است که با هورمون مردانه (سیپروترون استات ) مقابله می کند. این محصولات معمولا به عنوان قرص های کنترل حاملگی بوسیله ی متخصص زنان تجویز می شود. بعضی اوقات آن ها نیز برای پیشگیری از رشد اضافی مو در زنان تجویز می شود.
ایزوترتینوئین (Isotretinoin)
ایزوترتینوئین یک داروی تجویز شده خوراکی از گروهی از ترکیبات رتینوئید، ماده ای که از لحاظ شیمیایی شبیه به ویتامین A، است. ایزوترتینوئین اثر مفید خود بر روی آکنه را به صورت زیر اعمال می کند:
- کاهش اندازه غدد سباسه،
- کاهش دادن فعالیت غدد سباسه، بنابراین کاهش ترشح سبوم،
- کاهش سطح التهاب در فولیکول ها،
- کاهش فرایند تشکیل کراتین و بازگردانی سلول های فولیکول به حالت طبیعی.
ایزوترتینوئین یک داروی موثر است که در درمان آکنه هایی که به شیوه های درمانی پیشین جواب نداده به شدت مفید است. این دارو تنها پس از مشاوره با یک پزشک و پس از آزمایش پزشکی باید مصرف شود و مصرف این دارو باید زیر نظر پزشک متخصص باید صورت پذیرد.
درمان با نور
آکنه پروپیونی باکتریوم (Propionbacterion acne)، باکتری رایج در ارتباط با آکنه است. این نوع باکتری ها شامل ترکیبات خاصی به نام پرفیرین (Porphyrins) هستند. پرفیرین ها اگر در معرض نور قرار گیرند تحت تاثیر نور با فرکانس ویژه و شدت کافی قرار گیرند تحت تاثیر قرار می گیرند. از این رو، درمان با استفاده از نور آبی ممکن است باعث تخریب این باکتری ها شود. در حدود 80% بیماران، درجه ای از بهبودی را با این روش تجربه کرده اند. این درمان کاملا ایمن است و هیچگونه عوارض در رابطه با آن گزارش نشده است.
این شیوه ی درمانی معمولا یک یا دو جلسه در هفته باید انجام شود و هر جلسه تقریبا 15 الی 20 دقیقه به طول می انجامد. با توجه به این واقعیت که امروزه درمان های پذیرفته شده برای آکنه کاملا موثر هستند، درمان با نور ممکن است تنها در موارد خاص استفاده شود برای مثال، اگر بیمار از درمان سیستماتیک اجتناب کند، یا در مواردی که درمان ایزوترتینوئین منع شده باشد نظیر حاملگی، آکنه شدید غیر عادی در سن نوجوان یا در موارد عدم تمایل به مصرف ایزوترتینوئین از روش درمان با نور استفاده می شود. دیگر شیوه های درمانی مشابه نظیر درمان لیزر یا درمان های فوتوداینامیک (Photodynamic treatments) نیز برای آکنه وجود دارند.
رفع مسئولیت پزشکی
توجه: مطالب این وبسایت جنبه اطلاعرسانی داشته و جایگزین معاینه و تشخیص پزشک نیست. هرگز بدون مشورت با متخصص، دارو مصرف نکنید یا درمان خود را تغییر ندهید.


نظرات (0)
هنوز نظری ثبت نشده است. اولین نفر باشید!
ثبت نظر جدید