💎 فهرست مطالب
به عنوان تولیدکنندهی محصولات مراقبت از پوست، صابونهای گیاهی و اقلام آرایشی و بهداشتی، درک عمیق از ترکیبات مختلفی که بر سلامت پوست تأثیر میگذارند، از اهمیت بالایی برخوردار است. در حالی که تمرکز اصلی شما بر مواد طبیعی و فواید آنهاست، شناخت داروهای رایج در مراقبتهای پوستی، به ویژه کورتیکواستروئیدها، میتواند به شما در ارائه محصولات ایمنتر، پاسخگویی به سوالات مشتریان و جلوگیری از ادعاهای نادرست یاری رساند. این مقاله به شما کمک میکند تا با کورتیکواستروئیدها، کاربردها، عوارض و نکات مهم مرتبط با آنها آشنا شوید.
کورتیکواستروئید چیست؟
کورتیکواستروئیدها (Corticosteroids)، که به اختصار کورتونها یا استروئیدها نیز نامیده میشوند، داروهای تجویزی هستند که برای کاهش التهاب در بدن شما استفاده میشوند. این داروها، چه به صورت طبیعی و چه به صورت ساخت دست بشر، هورمونهای استروئیدی هستند. کورتیزول، که توسط غدد فوق کلیوی در بدن تولید میشود، مهمترین هورمون استروئیدی طبیعی است. کورتیکواستروئیدهای مصنوعی (سینتتیک) عملکردی شبیه به کورتیزول طبیعی دارند و دارای اثرات ضد التهابی قوی در سراسر بدن هستند.
نکته مهم: کورتیکواستروئیدها را نباید با استروئیدهای آنابولیک که برخی ورزشکاران برای افزایش حجم عضلانی به صورت غیرقانونی استفاده میکنند، اشتباه گرفت. این دو نوع استروئید، اگرچه از نظر شیمیایی مرتبط هستند، اما اثرات متفاوتی بر بدن دارند.
مکانیسم عمل کورتیکواستروئیدها:
کورتیکواستروئیدها داروهای ضد التهابی قوی و سریعالاثر هستند. آنها از طریق چندین مکانیسم عمل میکنند تا التهاب و پاسخ ایمنی بدن را کاهش دهند.
- کاهش التهاب: التهاب معمولاً زمانی رخ میدهد که سیستم ایمنی بدن برای مبارزه با عفونتها یا ترمیم جراحات، سلولهایی را به ناحیه مورد نظر ارسال میکند. برخی بیماریها میتوانند باعث شوند که سیستم ایمنی بیش از حد فعال شود و التهاب، به جای کمک، مشکلات بیشتری ایجاد کند. کورتیکواستروئیدها با کند کردن تولید مواد شیمیایی مولد التهاب، این فرآیند را مهار میکنند. آنها تولید پروتئینهای ضد التهابی را افزایش داده و تولید پروتئینهای التهابی مانند سیتوکینها، پروستاگلاندینها و اینترلوکینها را کاهش میدهند. همچنین با مهار آنزیم فسفولیپاز A2، به کاهش تولید اسید آراشیدونیک (پیشساز مواد التهابی) کمک میکنند.
- سرکوب سیستم ایمنی: کورتیکواستروئیدها سیستم ایمنی بدن را تضعیف میکنند. آنها فعالیت و تولید سلولهای ایمنی مانند لنفوسیتها، ماکروفاژها و نوتروفیلها را کاهش میدهند. این سرکوب سیستم ایمنی در درمان بیماریهای خودایمنی و التهابی مزمن بسیار مفید است.
- مهار تکثیر سلولی: این داروها همچنین اثرات ضد تکثیری دارند.
- انقباض عروقی: آنها باعث تنگ شدن رگهای خونی میشوند که به کاهش قرمزی و تورم کمک میکند.
انواع کورتیکواستروئیدها و اشکال دارویی
کورتیکواستروئیدها به روشهای مختلفی تجویز میشوند و میتوانند به صورت موضعی (برای یک ناحیه خاص از بدن) یا سیستمیک (که در سراسر بدن پخش میشوند) استفاده شوند.
1. کورتیکواستروئیدهای سیستمیک: این اشکال دارویی در سراسر بدن پخش میشوند و معمولاً برای شرایط شدیدتر یا گستردهتر استفاده میشوند.
- خوراکی: به صورت قرص، کپسول یا شربت (مانند پردنیزون، پردنیزولون، کورتیزون، متیلپردنیزولون، دگزامتازون، تریامسینولون).
- تزریقی (IV/IM): تزریق مستقیم به ورید (وریدی) یا عضله (عضلانی) برای موارد اورژانسی یا نیاز به اثر سریعتر و طولانیتر (مانند متیلپردنیزولون، تریامسینولون، دگزامتازون).
2. کورتیکواستروئیدهای موضعی: این اشکال دارویی مستقیماً بر روی پوست یا سایر نواحی خاص بدن اعمال میشوند و خطر عوارض جانبی سیستمیک کمتری دارند.
- کرمها، پمادها، ژلها، لوسیونها، موسها و فومها: برای درمان مشکلات پوستی.
- قطرههای چشمی و گوشی: برای التهاب چشم یا گوش.
- اسپریهای بینی یا دهان: برای آلرژیهای فصلی یا آسم.
- تزریق داخل مفصلی: برای التهاب مفاصل.
برخی از کورتیکواستروئیدهای رایج که در اشکال مختلف یافت میشوند عبارتند از:
- هیدروکورتیزون (Hydrocortisone)
- پردنیزون (Prednisone)
- پردنیزولون (Prednisolone)
- متیلپردنیزولون (Methylprednisolone)
- بتامتازون (Betamethasone)
- دگزامتازون (Dexamethasone)
- تریامسینولون (Triamcinolone)
- کلوبتازول (Clobetasol)
جدول 1: انواع رایج کورتیکواستروئیدها و اشکال دارویی آنها
| نام رایج کورتیکواستروئید | اشکال دارویی اصلی | کاربرد اصلی |
|---|---|---|
| هیدروکورتیزون | کرم، پماد، لوسیون، قرص، تزریقی | موضعی (ضد خارش، ضد التهاب)، جایگزینی هورمونی |
| پردنیزون | قرص، شربت | التهاب سیستمیک، خودایمنی |
| پردنیزولون | قرص، شربت، قطره چشم | التهاب سیستمیک، خودایمنی، چشمی |
| متیلپردنیزولون | قرص، تزریقی | التهاب شدید، موارد اورژانسی |
| بتامتازون | کرم، پماد، لوسیون، تزریقی، قرص | موضعی، سیستمیک، چشمی |
| دگزامتازون | قرص، تزریقی، قطره چشم | التهاب شدید، آلرژیها، مغز |
| تریامسینولون | کرم، پماد، اسپری، تزریقی | موضعی، داخل مفصلی، داخل ضایعه |
| کلوبتازول | کرم، پماد، فوم، شامپو | موضعی بسیار قوی (پوست سر، کف دست و پا) |
کاربردهای کورتیکواستروئید ها در پوست و سایر بیماریها:
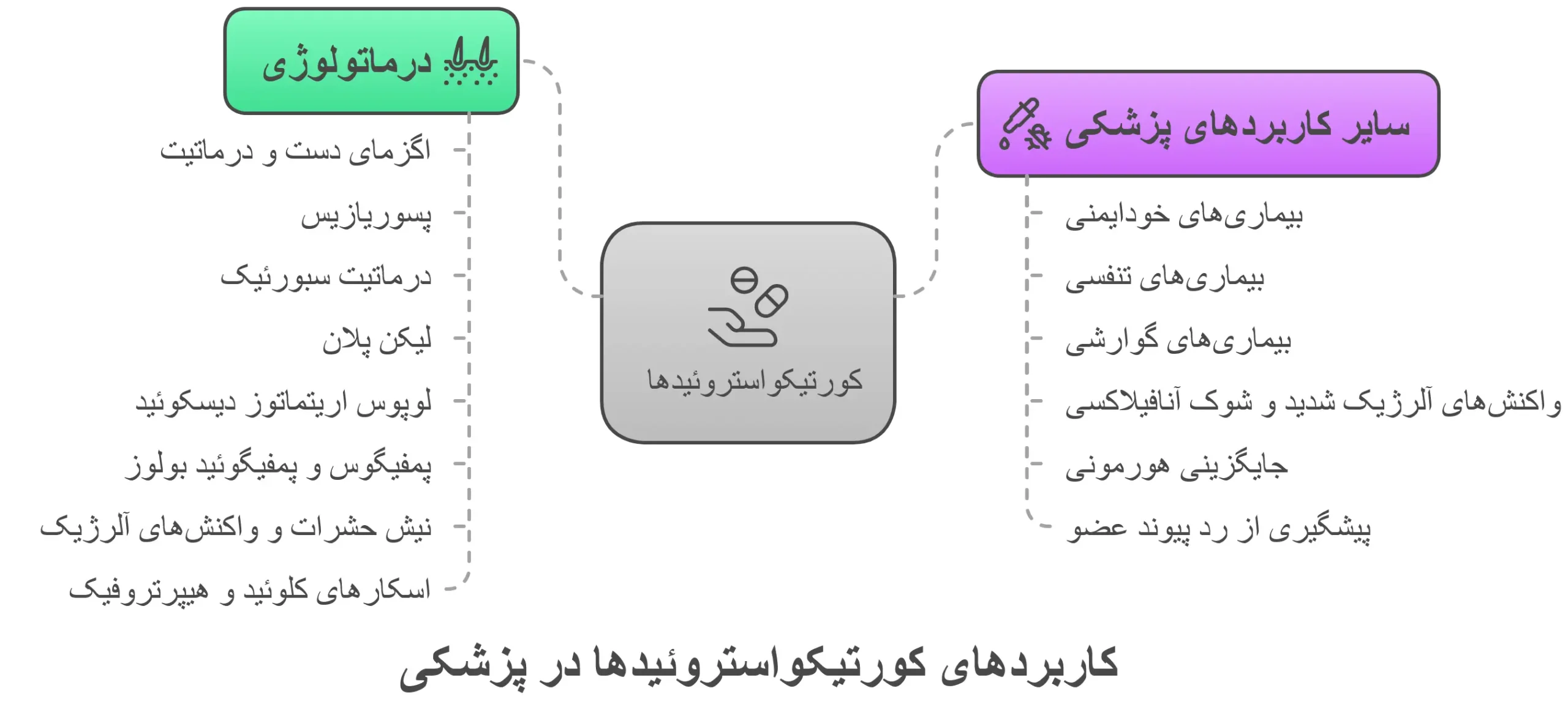
کورتیکواستروئیدها به دلیل اثرات ضد التهابی و سرکوبکننده سیستم ایمنی خود، در درمان طیف وسیعی از بیماریها، از جمله بسیاری از مشکلات پوستی که مشتریان شما ممکن است با آنها دست و پنجه نرم کنند، مؤثر هستند.
درماتولوژی (مشکلات پوستی):
- اگزمای دست و درماتیت (Eczema / Dermatitis): اگزمای دست، که به آن درماتیت دست نیز میگویند، یک بیماری پوستی شایع، غیرمسری و مزمن است که با التهاب طولانیمدت همراه است. کورتیکواستروئیدها به کاهش قرمزی، تورم، پوسته پوسته شدن و خارش ناشی از اگزما و درماتیت (از جمله درماتیت آتوپیک، درماتیت تماسی، و اگزمای دیشیدروتیک) کمک میکنند.
- پسوریازیس (Psoriasis): این داروها در کاهش قرمزی، تورم، پوسته ریزی و خارش و کند کردن رشد سریع سلولهای پوستی در پسوریازیس مؤثر هستند.
- درماتیت سبورئیک (Seborrheic Dermatitis): در تسکین پوسته ریزی و قرمزی، به ویژه در پوست سر و صورت، کاربرد دارند.
- لیکن پلان (Lichen Planus): به کاهش التهاب مرتبط با سیستم ایمنی کمک میکنند.
- لوپوس اریتماتوز دیسکوئید (DLE): فعالیت ضایعات پوستی را کاهش میدهند.
- پمفیگوس و پمفیگوئید بولوز: به کنترل بیماریهای خودایمنی تاولزا کمک میکنند.
- نیش حشرات و واکنشهای آلرژیک: تورم و تحریک ناشی از آنها را تسکین میدهند.
- اسکارهای کلوئید و هیپرتروفیک: کورتیکواستروئیدهای داخل ضایعهای به صاف کردن اسکارهای برجسته کمک میکنند.
سایر کاربردهای پزشکی:
- بیماریهای خودایمنی: لوپوس، آرتریت روماتوئید، واسکولیت، اماس (مولتیپل اسکلروزیس).
- بیماریهای تنفسی: آسم، بیماری مزمن انسدادی ریه (COPD).
- بیماریهای گوارشی: بیماری التهابی روده (مانند کرون و کولیت اولسراتیو).
- واکنشهای آلرژیک شدید و شوک آنافیلاکسی: به عنوان درمان اورژانسی.
- جایگزینی هورمونی: در شرایطی مانند بیماری آدیسون که بدن کورتیزول کافی تولید نمیکند.
- پیشگیری از رد پیوند عضو: پس از پیوند عضو، سیستم ایمنی را سرکوب میکنند.
پتانسیل و قدرت کورتیکواستروئیدهای موضعی
کورتیکواستروئیدهای موضعی در قدرتهای مختلفی عرضه میشوند، از بسیار ملایم تا بسیار قوی. قدرت یک کورتیکواستروئید موضعی به عواملی مانند مولکول خاص، میزان جذب از طریق پوست، و نوع فرمولاسیون (کرم، پماد، ژل) بستگی دارد. در بسیاری از کشورها، آنها را به هفت کلاس (از کلاس I بسیار قوی تا کلاس VII بسیار ملایم) تقسیم میکنند.
- کلاس I (بسیار قوی): مانند کلوبتازول پروپیونات (Clobetasol propionate) 0.05%.
- کلاس II-III (قوی): مانند بتامتازون دیپروپیونات (Betamethasone dipropionate)، فلوسینونید (Fluocinonide)، مومتازون فوروات (Mometasone furoate).
- کلاس IV-V (متوسط): مانند تریامسینولون استوناید (Triamcinolone acetonide).
- کلاس VI-VII (ملایم): مانند هیدروکورتیزون (Hydrocortisone) 1% و 2.5%.
نفوذپذیری پوست: میزان جذب کورتیکواستروئید موضعی به ضخامت پوست بستگی دارد.
- بیشترین جذب: از طریق پوست نازک پلکها، دستگاه تناسلی، و چینهای پوستی (زیر بغل، زیر سینه، کشاله ران) اتفاق میافتد. در این نواحی باید از کورتیکواستروئیدهای ملایمتر استفاده کرد.
- کمترین جذب: از طریق پوست ضخیم کف دست و پا رخ میدهد، جایی که کورتیکواستروئیدهای ملایم بیاثر هستند و نیاز به قدرت بالاتر است.
- سن: پوست کودکان و افراد مسن نفوذپذیری بیشتری دارد. نوزادان استروئیدهای موضعی را بسیار سریعتر از بزرگسالان جذب میکنند، بنابراین ممکن است به استروئیدهای با قدرت پایین نیاز داشته باشند.
جدول 2: نمونههایی از قدرتهای کورتیکواستروئید موضعی (بر اساس کلاسبندی رایج)
| کلاس قدرت | نمونهها (نام عمومی) | توضیحات |
|---|---|---|
| کلاس I (بسیار قوی) | کلوبتازول پروپیونات، هالوبتازول پروپیونات | برای ضایعات ضخیم و مقاوم، مناطق محدود (پوست سر، کف دست و پا). نیاز به نسخه. |
| کلاس II (قوی) | فلوسینونید، هالسینوید، مومتازون فوروات (پماد) | برای التهاب متوسط تا شدید. نیاز به نسخه. |
| کلاس III (متوسط) | مومتازون فوروات (کرم/لوسیون)، تریامسینولون استوناید (قویتر) | برای شرایط خفیف تا متوسط در نواحی وسیعتر (بازو، پا، تنه). نیاز به نسخه. |
| کلاس IV (ملایم) | هیدروکورتیزون والرات، دسوند | برای استفاده در صورت، گردن، کشاله ران و کودکان. برخی بدون نسخه. |
| کلاس V-VII (ضعیف) | هیدروکورتیزون (1% و 2.5%) | برای التهاب خفیف و مناطق حساس. معمولا بدون نسخه. |
نحوه صحیح استفاده از کورتیکواستروئیدهای موضعی
استفاده صحیح از کورتیکواستروئیدهای موضعی برای اثربخشی و به حداقل رساندن عوارض جانبی ضروری است. پزشک یا داروساز دوز و مدت زمان مناسب را تعیین میکند.
- تمیز کردن پوست: ابتدا ناحیه درگیر را با دقت با آب و صابون ملایم بشویید و سپس به آرامی خشک کنید (پوست خشک را نسائید).
- مقدار مصرف: همیشه مقدار کمی از پماد/کرم را به صورت یک لایه نازک روی ناحیه درگیر بمالید. مالیدن مقدار زیاد یا لایه ضخیمتر، اثربخشی را افزایش نمیدهد و میتواند خطر عوارض جانبی را زیاد کند.
- فینگرتیپ یونیت (Fingertip Unit – FTU): این واحد، راهنمایی برای مقدار کرم/پماد مورد نیاز برای نواحی مختلف بدن است. یک FTU تقریباً معادل مقداری است که از نوک انگشت یک بزرگسال تا اولین چین انگشت (حدود 500 میلیگرم) خارج میشود و برای پوشاندن مساحتی معادل دو کف دست بزرگسال کافی است.
- برای بزرگسالان و جوانان:
- پوست سر: 3 FTU
- صورت و گردن: 2.5 FTU
- یک دست: 1 FTU
- یک بازو و دست: 4 FTU
- یک پا و کل کف پا: 8 FTU
- جلو یا پشت تنه: 8 FTU
- برای ناحیه تناسلی: 0.5 FTU
- کل بدن: حدود 40 FTU
- برای کودکان: دوزهای FTU بسته به سن متفاوت است و باید توسط پزشک تعیین شود.
- برای بزرگسالان و جوانان:
- نحوه مالیدن: کرم یا پماد را به آرامی و در جهت رشد مو روی پوست ماساژ دهید تا جذب شود. از مالش شدید خودداری کنید زیرا میتواند فولیکولها را مسدود کرده و باعث عفونت شود.
- شستن دستها: همیشه قبل و بعد از استفاده، دستهای خود را به مدت 20 ثانیه بشویید، مگر اینکه خود دستها ناحیه درمان باشند.
- مناطق ممنوعه: کورتیکواستروئیدهای موضعی را روی صورت، ناحیه تناسلی، مقعد یا زیر سینهها خودسرانه استفاده نکنید، مگر اینکه پزشک توصیه کرده باشد. همچنین از مصرف روی پوست خراشیده یا مناطقی که در معرض اصطکاک هستند، خودداری کنید.
- ترکیب با نرمکنندهها (Emollients): اگر همزمان از نرمکنندهها استفاده میکنید، ابتدا نرمکننده را بزنید و حدود 20 تا 30 دقیقه صبر کنید، سپس کورتیکواستروئید را استفاده نمایید. این کار از رقیق شدن دارو جلوگیری میکند و اثربخشی آن را حفظ میکند.
- پوشاندن ناحیه (Occlusion): پزشک شما ممکن است توصیه کند که ناحیه درمان شده با کورتیکواستروئید را با پانسمان یا پوشک بپوشانید تا جذب دارو افزایش یابد. با این حال، این روش میتواند خطر عوارض جانبی را نیز افزایش دهد. محل آغشته را با بانداژ یا گاز نپوشانید، مگر با توصیه پزشک.
- مدت زمان مصرف: بیشتر افراد باید کورتیکواستروئید موضعی را 1 تا 2 بار در روز برای حداکثر 3 تا 7 روز استفاده کنند. پزشک ممکن است برای مدت طولانیتر، مصرف با فواصل کمتر را توصیه کند.
- عدم توقف ناگهانی: اگر برای مدت طولانی از کورتیکواستروئیدها استفاده کردهاید (معمولاً بیش از 12 ماه در بزرگسالان)، هرگز آنها را ناگهانی قطع نکنید. پزشک به تدریج دوز را کاهش میدهد (به تدریج)، تا از عوارض قطع ناگهانی و عود بیماری جلوگیری شود.
عوارض جانبی کورتیکواستروئیدها
همانند هر دارویی، کورتیکواستروئید ها نیز میتوانند عوارض جانبی داشته باشند که از خفیف تا جدی متغیر هستند. این عوارض بیشتر با دوزهای بالا، مدت زمان طولانی مصرف و همچنین عوامل فردی مانند سن و بیماریهای زمینهای، مشاهده میشوند. کورتیکواستروئیدهای موضعی در صورت استفاده صحیح، به ندرت عوارض جانبی جدی دارند.
عوارض جانبی سیستمیک کورتیکواستروئید (ناشی از مصرف خوراکی، تزریقی یا جذب زیاد موضعی)
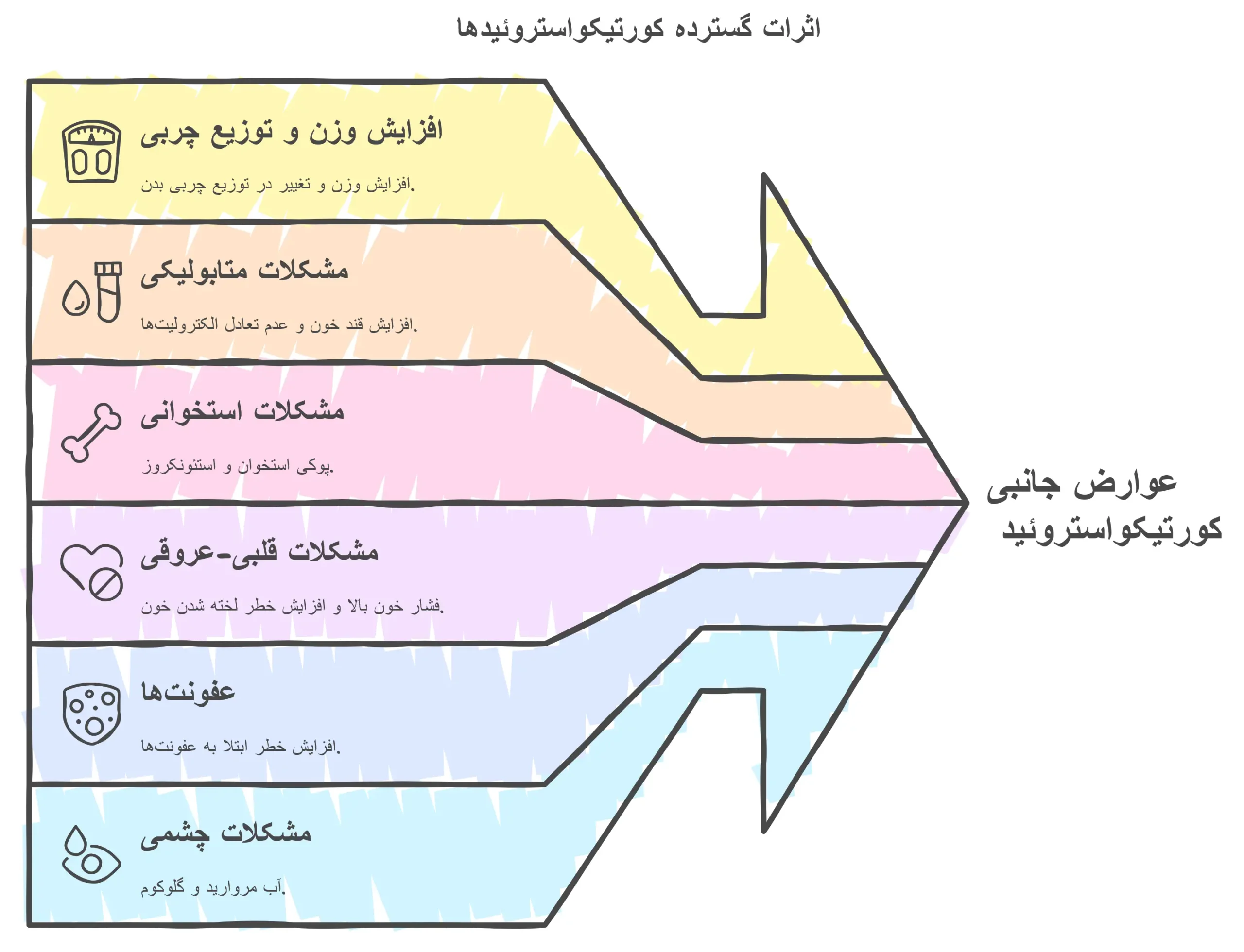
- افزایش وزن و تغییر در توزیع چربی: افزایش اشتها و تجمع چربی در نواحی خاصی از بدن مانند صورت (صورت ماه)، پشت گردن (“کوهان بوفالو”) و شکم.
- مشکلات متابولیکی: افزایش قند خون (افزایش خطر دیابت)، عدم تعادل الکترولیتها (کاهش پتاسیم و افزایش سدیم).
- مشکلات استخوانی: پوکی استخوان (از دست دادن کلسیم از استخوانها) و استئونکروز (مرگ بافت استخوان).
- مشکلات قلبی-عروقی: فشار خون بالا و افزایش خطر لخته شدن خون.
- عفونتها: سرکوب سیستم ایمنی بدن میتواند خطر ابتلا به انواع عفونتهای باکتریایی، ویروسی و قارچی را افزایش دهد.
- مشکلات چشمی: آب مروارید و گلوکوم (افزایش فشار داخل چشم).
- عوارض عصبی-روانی: نوسانات خلقی، اضطراب، بیخوابی، افسردگی و در موارد نادر، روانپریشی.
- سرکوب محور هیپوتالاموس-هیپوفیز-آدرنال (HPA): استفاده طولانیمدت میتواند باعث کاهش تولید کورتیزول طبیعی توسط غدد فوق کلیوی شود که منجر به آتروفی عملکردی غدد آدرنال میگردد.
- کاهش رشد در کودکان: مصرف طولانیمدت میتواند باعث کاهش سرعت رشد در کودکان و نوجوانان شود.
- مشکلات گوارشی: تهوع، استفراغ، زخم معده و خونریزی دستگاه گوارش.
- ضعف عضلانی: به خصوص در اندامهای فوقانی و تحتانی.
عوارض جانبی موضعی کورتیکواستروئید (ناشی از مصرف موضعی، به خصوص دوز بالا یا طولانیمدت)
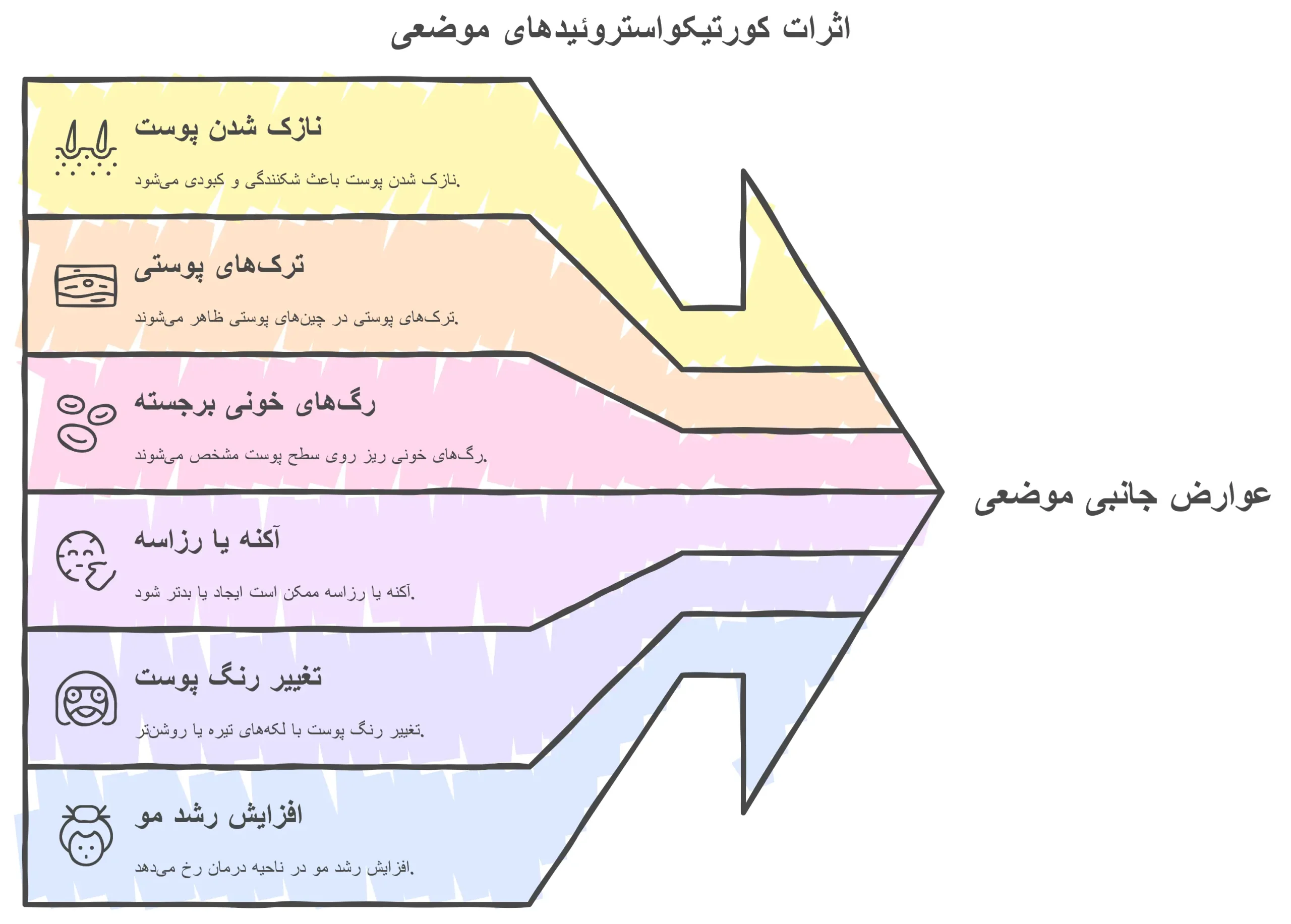
- نازک شدن پوست (آتروفی): شایعترین عارضه موضعی که باعث میشود پوست شکنندهتر شده و مستعد کبودی باشد.
- ترکهای پوستی (استریا): به ویژه در چینهای پوستی یا نواحی که پوست کشیده میشود.
- رگهای خونی برجسته (تلانژکتازی): رگهای خونی ریز روی سطح پوست مشخص میشوند.
- آکنه یا فورانهای شبه رزاسه: میتواند باعث ایجاد یا بدتر شدن آکنه یا رزاسه شود.
- درماتیت اطراف دهان (Perioral Dermatitis): التهاب پوستی اطراف دهان.
- تغییر رنگ پوست: ممکن است لکههای تیره یا روشنتر روی پوست ایجاد شود.
- افزایش رشد مو (هیرسوتیسم): رشد بیش از حد مو در ناحیه درمان.
- کند شدن بهبود زخم: در موارد نادر.
- فولیکولیت (التهاب فولیکول مو):.
- بروز یا تشدید عفونتهای پوستی: کورتیکواستروئید موضعی میتواند عفونتهای پوستی باکتریایی، ویروسی یا قارچی را تشدید کند یا پنهان نگه دارد.
علائم ترک کورتیکواستروئید موضعی (Topical Steroid Withdrawal – TSW): قطع ناگهانی کورتیکواستروئیدها، به ویژه پس از استفاده طولانیمدت (معمولاً بیش از 12 ماه در بزرگسالان)، میتواند منجر به علائم ترک شدید شود. این علائم ممکن است شامل:
- پوست قرمز یا تغییر رنگ یافته (ممکن است در پوست تیره کمتر مشخص باشد).
- احساس سوزش، گزگز، خارش یا پوسته پوسته شدن پوست.
- تورم و ترشح یا زخمهای باز.
- عود شدید بیماری اصلی.
اقدامات احتیاطی و نکات مهم برای کاهش عوارض
برای تولیدکنندگان محصولات آرایشی و بهداشتی، این بخش اطلاعات حیاتی را فراهم میکند تا بتوانند به مشتریان خود مشاوره بهتری ارائه دهند و از هرگونه تداخل یا سوءتفاهم در مورد محصولات خود و درمانهای پزشکی جلوگیری کنند.
- مشاوره با متخصص: همیشه قبل از شروع یا تغییر هرگونه درمان با کورتیکواستروئید، مشورت با پزشک متخصص پوست یا پزشک عمومی ضروری است.
- استفاده از کمترین دوز مؤثر برای کوتاهترین زمان: پزشکان همیشه تلاش میکنند تا کمترین دوز ممکن را برای کوتاهترین مدت لازم برای دستیابی به اهداف درمانی تجویز کنند. این امر خطر عوارض جانبی را به حداقل میرساند.
- شناسایی و اجتناب از محرکها (برای اگزما/پسوریازیس): محرکها مانند هوای سرد، پارچههای زبر، کپک، شوره حیوانات، مواد شیمیایی و عطرها میتوانند اگزمای دست را بدتر کنند. تولیدکنندگان صابون های گیاهی باید به مشتریان خود توصیه کنند که از شناسایی و پرهیز از محرکها غافل نشوند، حتی هنگام استفاده از محصولات طبیعی.
- استفاده از دستکش محافظ: هنگام انجام کارهای خانه یا تماس با مواد شیمیایی قوی، از دستکش (مانند دستکش لاستیکی) برای محافظت از پوست دست در برابر مواد شوینده و آب داغ استفاده کنید. این نکته برای مصرفکنندگان محصولات تمیزکننده خانگی اهمیت دارد.
- مراقبت ملایم از پوست:
- مدت زمان استحمام: حمام کوتاه (10 تا 15 دقیقه) با آب ولرم توصیه میشود، زیرا آب داغ میتواند رطوبت پوست را از بین ببرد.
- محصولات ملایم: از مصرف مواد شوینده حاوی عطر، الکل، رنگ یا سایر محرکهای بالقوه خودداری کنید. استفاده از پاککنندههای ضد حساسیت یا صابونهای طراحی شده برای اگزمای دست توصیه میشود. این نکته میتواند راهنمای مهمی برای تولیدکنندگان صابونهای گیاهی باشد تا محصولات خود را بدون مواد تحریککننده تولید کنند.
- مرطوب نگه داشتن پوست: همیشه پس از شستن دستها از یک مرطوب کننده مناسب و فاقد عطر، رنگ یا مواد تحریککننده استفاده کنید. کرمهای مرطوب کننده غلیظ و بدون عطر حاوی موادی مانند سرامید یا هیالورونیک اسید، یا گلیسیرین و دایمتیکون، توصیه میشوند. تولیدکنندگان میتوانند محصولات مرطوبکننده خود را با تأکید بر این ترکیبات طبیعی و ملایمت فرموله کنند.
- آبرسانی داخلی: نوشیدن آب فراوان به هیدراته نگه داشتن پوست از درون کمک میکند.
- مدیریت استرس: استرس میتواند علائم اگزما را تشدید کند. تکنیکهای کاهش استرس مانند تنفس عمیق، مدیتیشن یا یوگا میتوانند مفید باشند.
- رژیم غذایی: برخی غذاها ممکن است اگزما را تشدید کنند؛ مشورت با متخصص تغذیه توصیه میشود. برای کاهش عوارض سیستمیک کورتیکواستروئیدها:
- از غذاهای شیرین و پرشکر خودداری کنید.
- غذاهای سرشار از پتاسیم (موز، آووکادو، اسفناج) مصرف کنید.
- مصرف غذاهای پرنمک (که باعث احتباس مایعات و افزایش فشار خون میشوند) را محدود کنید.
- غذاهای سرشار از کلسیم (شیر، ماست، پنیر، مغزها) و ویتامین D برای سلامت استخوانها مفیدند.
- از غذاهای سرخشده و پرچرب که کلسترول را افزایش میدهند، پرهیز کنید.
- غذاهای با پروتئین بالا (گوشت، غذاهای دریایی، تخممرغ، حبوبات) برای حفظ سلامت عضلات مفیدند.
- پایش منظم پزشکی: در صورت مصرف طولانیمدت کورتیکواستروئیدها، پایش منظم قند خون، فشار خون، تراکم استخوان (از طریق DEXA اسکن) و معاینات چشمی (برای آب مروارید و گلوکوم) توصیه میشود.
- واکسیناسیون و محافظت در برابر عفونت: کورتیکواستروئیدها میتوانند اثربخشی برخی واکسنها را کاهش داده و خطر عفونت را افزایش دهند. افراد باید از افراد بیمار دوری کنند و بهداشت دستها را رعایت کنند.
- تداخلات دارویی: کورتیکواستروئیدها میتوانند با داروهای زیادی تداخل داشته باشند و اثربخشی آنها را تغییر دهند یا عوارض جانبی را تشدید کنند. به عنوان مثال، مصرف همزمان با NSAIDs (مانند ایبوپروفن) میتواند خطر مشکلات گوارشی مانند زخم معده را افزایش دهد. برای تولیدکنندگان محصولات گیاهی، این بدان معناست که باید مشتریان خود را آگاه کنند که محصولات طبیعی آنها نباید به عنوان جایگزین درمانهای دارویی بدون مشورت با پزشک استفاده شوند و ممکن است با داروهای مصرفی فرد تداخل داشته باشند.
- احتیاط در بارداری و شیردهی: زنان باردار یا شیرده باید قبل از مصرف کورتیکواستروئیدها با پزشک مشورت کنند. اگرچه بیشتر کورتیکواستروئیدهای موضعی ملایم در بارداری و شیردهی ایمن در نظر گرفته میشوند، اما انواع بسیار قویتر معمولاً توصیه نمیشوند.
جایگزینها و گزینههای محافظ پوست
در مواردی که بیماران کورتیکواستروئیدها را تحمل نمیکنند یا نیاز به مدیریت طولانیمدت دارند، گزینههای درمانی دیگری وجود دارد که میتوانند به کاهش نیاز به استروئید کمک کنند. این گزینهها اغلب تحت نظارت پزشک متخصص پوست استفاده میشوند:
- مهارکنندههای موضعی کلسینورین (Topical Calcineurin Inhibitors): مانند تاکرولیموس (tacrolimus) و پیمکرولیموس (pimecrolimus). اینها میتوانند به صورت ایمن در درازمدت روی پلکها و صورت استفاده شوند.
- مهارکنندههای موضعی PDE4: مانند کریسابورول (crisaborole)، که گزینههای جدیدی برای درمان اگزما هستند.
- ایمونومدولاتورهای غیر استروئیدی (Non-steroidal immunomodulators): برای اختلالات التهابی مزمن یا خودایمنی.
- درمانهای بیولوژیک (Biologic therapy): برای پسوریازیس متوسط تا شدید، اگزما یا هیدرادنیت چرکی (Hidradenitis suppurativa).
- نوردرمانی (Phototherapy): استفاده از نور ماوراء بنفش کنترل شده برای کاهش التهاب بدون نیاز به دارو.
نکته برای تولیدکنندگان محصولات گیاهی: در حالی که این جایگزینها داروهای تجویزی هستند، درک آنها به شما امکان میدهد تا تفاوت محصولات خود را برجسته کرده و از هرگونه ادعای درمانی که ممکن است با داروهای تجویزی اشتباه گرفته شود، خودداری کنید. محصولاتی مانند کرمهای حاوی گلیسیرین و دایمتیکون، عصاره آلوئه ورا، روغن جوجوبا، عصاره کالاندولا و روغن نارگیل، که در منابع به عنوان مواد مرطوبکننده و مفید برای کرمهای اگزما ذکر شدهاند، میتوانند در فرمولاسیون محصولات گیاهی شما جای بگیرند تا به تسکین خشکی و تحریک پوست کمک کنند، اما نباید به عنوان جایگزین مستقیم کورتیکواستروئیدها مطرح شوند.
نتیجهگیری:
کورتیکواستروئیدها داروهای قدرتمند و مؤثری در کاهش التهاب و سرکوب سیستم ایمنی هستند که در درمان طیف وسیعی از بیماریها، به ویژه مشکلات پوستی مانند اگزما و پسوریازیس، نقش حیاتی دارند. با این حال، استفاده از آنها، به خصوص در درازمدت یا دوزهای بالا، با عوارض جانبی بالقوه جدی همراه است.
به عنوان تولیدکنندگان محصولات مراقبت از پوست، صابونهای گیاهی و اقلام آرایشی و بهداشتی، درک شما از این داروها، نحوه عملکردشان و عوارض جانبی احتمالی آنها، بسیار ارزشمند است. این دانش به شما امکان میدهد:
- محصولاتی ایمنتر طراحی کنید: با پرهیز از ترکیبات تحریککننده که ممکن است وضعیت پوست مستعد اگزما یا پسوریازیس را بدتر کند.
- به مشتریان خود مشاوره آگاهانهتر دهید: در مورد محدودیتهای محصولات طبیعی خود در مواجهه با شرایط پزشکی که نیاز به درمان دارویی دارند.
- از ادعاهای نادرست پرهیز کنید: محصولات طبیعی شما میتوانند در تسکین و بهبود کیفیت پوست مؤثر باشند، اما نباید به عنوان “درمان قطعی” یا “جایگزین” داروهای تجویزی مانند کورتیکواستروئیدها معرفی شوند.
- نشانههای خطر را بشناسید: اگر مشتریان شما علائمی از عوارض جانبی کورتیکواستروئیدها یا تشدید بیماری پوستی خود را نشان میدهند، آنها را به مشورت با پزشک تشویق کنید.
همکاری نزدیک با متخصصان مراقبتهای بهداشتی و پزشکان متخصص پوست، برای تضمین بهترین نتایج برای مشتریان شما، ضروری است. با تخصص و تجربه خود در تولید محصولات طبیعی و درک عمیق از اهمیت مراقبتهای دارویی، میتوانید به مشتریان خود کمک کنید تا پوستی سالمتر و زندگی بهتری داشته باشند.
سوالات متداول (FAQ)
1. اگزمای دست چیست؟ اگزمای دست که به آن درماتیت دست نیز میگویند، یک بیماری پوستی شایع، غیرمسری و مزمن است که با التهاب طولانیمدت، خشکی، قرمزی، پوسته پوسته شدن، ترکخوردگی، خارش و گاهی تاولهای کوچک همراه است. سد دفاعی پوست در افراد مبتلا تضعیف شده و حساسیت آن به عفونتهای باکتریایی و قارچی افزایش مییابد.
2. اگزمای دست چگونه درمان میشود؟ درمان اگزمای دست شامل ترکیبی از روشهای مراقبت از پوست و داروها میشود. مشورت با پزشک متخصص پوست برای تعیین بهترین برنامه درمانی ضروری است. درمان ممکن است شامل داروهای اگزمای دست و روشهای تسکیندهنده کوتاهمدت مانند کورتیکواستروئیدهای موضعی، نوردرمانی، داروهای سرکوبکننده سیستم ایمنی و داروهای ضد خارش باشد.
3. آیا کورتیکواستروئیدها اگزما را درمان میکنند؟ کورتیکواستروئیدها میتوانند التهاب و علائم اگزما را به طور موثری تسکین دهند و باعث بهبود بیماری شوند. با این حال، کورتیکواستروئیدها نمیتوانند این بیماریها را به طور کامل درمان کنند، اما به تسکین علائم کمک میکنند.
4. چه کرمی برای اگزمای دست خوب است؟ بهترین کرم برای اگزمای دست، کرمی است که به رفع خشکی و تسکین پوست تحریکشده کمک کند و سد دفاعی پوست را ترمیم نماید. این کرم باید حاوی مواد نرمکننده و رطوبترسان بوده، فاقد عطر و مواد تحریککننده باشد، سبک و غیرچرب باشد و به سرعت جذب پوست شود. کرمهای حاوی مواد گیاهی مانند عصاره آلوئه ورا و روغن جوجوبا، یا مواد ضد التهاب و ترمیم کننده مانند روغن بابونه، شی باتر و موم زنبور عسل نیز میتوانند مفید باشند.
5. آیا میتوان کورتیکواستروئیدهای موضعی را ناگهان قطع کرد؟ خیر، نباید کورتیکواستروئیدها را پس از استفاده طولانیمدت (معمولاً بیش از 12 ماه در بزرگسالان) به طور ناگهانی قطع کرد. قطع ناگهانی میتواند منجر به علائم ترک (withdrawal symptoms) مانند قرمزی شدید، سوزش، خارش، پوسته پوسته شدن، تورم و عود بیماری اصلی شود. پزشک معمولاً توصیه میکند که دوز به تدریج کاهش یابد تا بدن فرصت بازیابی تولید کورتیزول طبیعی را داشته باشد.
رفع مسئولیت پزشکی
توجه: مطالب این وبسایت جنبه اطلاعرسانی داشته و جایگزین معاینه و تشخیص پزشک نیست. هرگز بدون مشورت با متخصص، دارو مصرف نکنید یا درمان خود را تغییر ندهید.


نظرات (0)
هنوز نظری ثبت نشده است. اولین نفر باشید!
ثبت نظر جدید